Γράφει: Μαρία Καραγιαννίδου, Ψυχολόγος (BSc, MSc, MA), Μονάδα Αντιμετώπισης Προβλημάτων Νόσου Alzheimer «Άγιος Ιωάννης»
Ο όρος «άνοια» αναφέρεται σ' ένα εύρος συμπτωμάτων που παρατηρούνται συνήθως σε άτομα με νοσήματα του εγκεφάλου, τα οποία έχουν ως αποτέλεσμα την καταστροφή και την απώλεια εγκεφαλικών κυττάρων. Η απώλεια των κυττάρων αυτών είναι μια φυσιολογική διαδικασία αλλά στα νοσήματα που οδηγούν σε άνοια, αυτή εμφανίζεται με ταχύτερο ρυθμό και οδηγεί στο να μη λειτουργεί ο εγκέφαλος του ατόμου με φυσιολογικό τρόπο. Εχουν αναφερθεί μέχρι σήμερα περισσότερα από 100 αίτια άνοιας.
Τα συμπτώματα της άνοιας φυσιολογικά περιλαμβάνουν μια σταδιακή και αργή επιδείνωσπ της ικανότητας του ατόμου να λειτουργεί, που δεν διορθώνεται. Η εγκεφαλική βλάβη προσβάλλει τη νοητική λειτουργία του ατόμου (μνήμη, προσοχή, συγκέντρωση, γλώσσα, σκέψη κ.λπ.) και αυτή, με τη σειρά της, έχει αντίκτυπο στην καθημερινή λειτουργικότητα και τη συμπεριφορά. Η άνοια, όμως, δεν περιορίζεται μόνο στους εκφυλιστικούς τύπους. Αναφέρεται σ' ένα σύνδρομο που δεν ακολουθεί πάντα την ίδια πορεία εξέλιξης. Σε μερικές περιπτώσεις η κατάσταση του ασθενούς μπορεί να βελτιωθεί ή να παραμείνει σταθερή για ορισμένο χρονικό διάστημα.
Ένα μικρό ποσοστό περιπτώσεων άνοιας είναι θεραπεύσιμο ή δυνητικά αναστρέψιμο αλλά η πλειονότητα των περιπτώσεων άνοιας οδηγείται στο θάνατο. Οι περισσότεροι άνθρωποι πεθαίνουν από «επιπλοκές», όπως πνευμονία -κυρίως εισρόφηση- ή άλλες λοιμώξεις, παρά από την ίδια τη νόσο.
Αίτια άνοιας
Η νόσος του Αλτσχάιμερ παρατηρείται σε περισσότερες από τις μισές περιπτώσεις άνοιας. Η αμέσως επόμενη συχνή αιτία άνοιας είναι η αγγειακή άνοια. Αυτή προκαλείται από μια σειρά μικρών ή στρατηγικών εγκεφαλικών επεισοδίων (έμφρακτα) που επηρεάζουν την παροχή αίματος στον εγκέφαλο. Παρόλο που τα έμφρακτα αυτά μερικές φορές είναι πολύ μικρά, η συνύπαρξη τους μπορεί να οδηγήσει το άτομο σε σημαντικά προβλήματα, όπως στο να σκεφτεί, να θυμηθεί, να επικοινωνήσει. Οι υπόλοιπες περιπτώσεις άνοιας μπορεί να οφείλονται σε πολυάριθμα αίτια, π.χ. να είναι αποτέλεσμα AIDS, νόσου του Biswanger, νόσου του Creutzfeld-Jakob, κατάθλιψης, διάχυτης άνοιας σωματίων του Lewy, συνδρόμου Down, συνδρόμου Gerstmenn-Straussler, νόσου του Huntington, μεταβολικών νοσημάτων, νόσου του Pick και νόσου του Parkinson, όπως επίσης και αποτέλεσμα χρήσης φαρμάκων.
Νόσος Αλτσχάιμερ
Η νόσος του Αλτσχάιμερ είναι μια εκφυλιστική νόσος, η οποία αργά και προοδευτικά καταστρέφει εγκεφαλικά κύτταρα. Πήρε το όνομα της από τον Alois Alzheimer, ένα Γερμανό νευρολόγο-ψυχίατρο, ο οποίος το 1907 πρώτος περιέγραψε τα συμπτώματα και τα νευροπαθολογικά ευρήματα της νόσου, όπως είναι οι γεροντικές πλάκες και οι νευροϊνιδιακές εκφυλίσεις στον εγκέφαλο. Η νόσος προσβάλλει πρώτα τη μνήμη και στη συνέχεια όλες τις άλλες νοητικές λειτουργίες (π.χ. σκέψη, ομιλία κ.λπ.) αλλά μπορεί επίσης να οδηγήσει και σε άλλα προβλήματα, όπως σε σύγχυση, αλλαγές στη διάθεση και αποπροσανατολισμό σε χρόνο και χώρο.
Αρχικά τα συμπτώματα, όπως δυσκολία στη μνήμη και απώλεια των νοητικών λειτουργιών, μπορεί να είναι τόσο ήπια, ώστε να περνούν απαρατήρητα τόσο από το ίδιο το άτομο όσο και από την οικογένεια και τους φίλους του. Ωστόσο, καθώς η νόσος εξελίσσεται, τα συμπτώματα γίνονται ολοένα και πιο εμφανή και αρχίζουν να εμπλέκονται με την καθημερινή εργασία και τις κοινωνικές δραστηριότητες. Πρακτικές δυσκολίες με καθημερινές ασχολίες, όπως το ντύσιμο, το πλύσιμο, η τουαλέτα, προοδευτικά γίνονται τόσο σοβαρές, ώστεμε το χρόνο το άτομο εξαρτάται ολοκληρωτικά από τους άλλους.
Η νόσος του Αλτσχάιμερ δεν είναι ούτε μολυσματική ούτε μεταδοτική. Είναι μια ανίατη νόσος, η οποία προκαλεί μια γενική αποδιοργάνωση του νου. Ωστόσο, η πιο συχνή αιτία θανάτου είναι π πνευμονία, γιατί καθώς η νόσος εξελίσσεται, το ανοσολογικό σύστημα αποδυναμώνεται και υπάρχει απώλεια βάρους, αυξάνοντας τον κίνδυνο λοιμώξεων του ανώτερου και του κατώτερου αναπνευστικού συστήματος.
Στο παρελθόν χρπσιμοποιούσαν τον όρο «νόσος του Αλτσχάιμερ» όταν αναφέρονταν σε μια μορφή προγεροντικής άνοιας, αντιδιαστέλλοντας την προς τη γεροντική άνοια. Σήμερα γνωρίζουμε ότι η νόσος προσβάλλει άτομα τόσο άνω όσο και κάτω των 65 ετών.
Από το 1976 η νόσος συχνά αναφέρεται ως προγεροντική ή γεροντική άνοια του τύπου του Αλτσχάιμερ ανάλογα με την ηλικία του ασθενούς.
Επιδημιολογία - Παράγοντες κινδύνου και προφύλαξη
Ποιος έχει πιθανότητα να προσβληθεί;
Δεν υπάρχει κάποια ένδειξη ότι κάποια συγκεκριμένη ομάδα ανθρώπων είναι πιθανότερο να αναπτύξει τη νόσο του Αλτσχάιμερ. Η φυλή, το επάγγελμα, το επίπεδο της μόρφωσης, η γεωγραφική θέση και η κοινωνικο-οικονομική κατάσταση δεν είναι καθοριστικοί παράγοντες της νόσου. Ωστόσο, υπάρχουν ισχυρές ενδείξεις ότι τα άτομα με υψηλότερο μορφωτικό επίπεδο κινδυνεύουν λιγότερο από αυτά με χαμηλότερο μορφωτικό επίπεδο.
Συγκρίνοντας μεγάλες ομάδες ατόμων με νόσο του Αλτσχάιμερ με άλλους που δεν έχουν τη νόσο, κάποιοι ερευνητές προτείνουν πιθανούς παράγοντες κινδύνου. Αυτό σημαίνει ότι ορισμένοι άνθρωποι έχουν μεγαλύτερη πιθανότητα από άλλους να προσβληθούν από τη νόσο. Παρ' όλα αυτά, είναι απίθανο η ασθένεια να οφείλεται σ' έναν και μόνο παράγοντα. Είναι πιο πιθανό ένας συνδυασμός παραγόντων (με διαφορετική για τη νόσο βαρύτητα από άτομο σε άτομο) να οδηγεί στην εμφάνιση της.
Επιπολασμός
Η νόσος Αλτσχάιμερ προσβάλλει σήμερα 35 εκατομμύρια ανθρώπους σε όλο τον κόσμο. Ο αριθμός αυτός αυξάνεται δραματικά μέρα με τη μέρα έτσι ώστε το 2050 να ξεπεράσει τον τρομακτικό αριθμό των 100 εκατ. ανθρώπων, όπως αναφέρει το περιοδικό για την Παγκόσμια Ημέρα της Νόσου Alzhaimer -21 Σεπτεμβρίου- της Διεθνούς Εταιρίας Νόσου Alzhaimer. Υπολογίζεται, με βάση επιδημιολογικές έρευνες, ότι στις ανεπτυγμένες χώρες πάσχει από άνοια το 5-10% των ηλικιωμένων άνω των 70 ετών και κατ' άλλους το ίδιο ποσοστό παρατηρείται στις ηλικίες άνω των 65 ετών. Το ποσοστό των ασθενών με άνοια διπλασιάζεται κάθε πενταετία με αποτέλεσμα ο ένας περίπου στους δύο από εκείνους που φτάνουν στην ηλικία των 85 ετών να παρουσιάζει άνοια. Αυτό σημαίνει ότι ενώ η πιθανότητα να προσβληθεί κανείς αυξάνει με την ηλικία, το γήρας από μόνο του δεν προκαλεί τη νόσο. Υπάρχουν πρόσφατες ενδείξεις ότι τα προβλήματα που σχετίζονται με την ηλικία, όπως η αρτηριοσκλήρυνση, μπορεί να συνεισφέρουν σε σημαντικό βαθμό στην ανάπτυξη της νόσου. Καθώς οι άνθρωποι ζουν όλο και περισσότερα χρόνια από όσο παλιότερα, ο αριθμός των ατόμων με νόσο του Αλτσχάιμερ και άλλες μορφές άνοιας κατά πάσα πιθανότητα θα αυξηθεί.
Στην Ελλάδα το 1992 έπασχαν 60.000 περίπου άνθρωποι ηλικίας άνω των 70 ετών από τη νόσο Αλτσχάιμερ και 30.000 από άλλες άνοιες, σύμφωνα με επιδημιολογική μελέτη που έγινε στη Βόρεια Ελλάδα (Τσολάκη Μ. και συν, 1996). Σήμερα, μετά την τελευταία απογραφή, ο αριθμός αυτός υπολογίζεται πάνω από 150.000, εάν όμως αναλογισθούμε ότι η άνοια προσβάλλει συγχρόνως δύο τουλάχιστον άτομα, τον ασθενή και τον περιθάλποντα, με διαφορετικό τρόπο τον καθένα, ο αριθμός αυτός αμέσως διπλασιάζεται. Εάν, δε, λάβουμε υπόψη μας ότι στην Ελλάδα δεν υπάρχουν ιδρύματα με προγράμματα ειδικά για τους ασθενείς, ότι υπάρχουν ελάχιστα κέντρα ημερήσιας φροντίδας για την απασχόλησή τους και τη φροντίδα τους (που ουσιαστικά δεν επαρκούν) και ότι είναι υποχρεωμένοι οι ασθενείς να μένουν όλο το 24ωρο με τους συγγενείς τους, γίνεται εύκολα κατανοητό ότι πάσχει ολόκληρη η οικογένεια όταν κάποια μέρα π άνοια χτυπήσει την πόρτα της.
Πρόληψη της νόσου Αλτσχάιμερ
Η προφύλαξη από τη νόσο αποτελεί σήμερα αντικείμενο ερευνητικής προσπάθειας, επιθυμία, επιδίωξη, αλλά και σκοπό πολλών Ειδικών Ερευνητικών Κέντρων του εξωτερικού, αλλά και της Ελληνικής Εταιρίας Νόσου Alzhaimer και του Πανελλήνιου Ινστιτούτου Νευροεκφυλιστικών Νοσημάτων. Εάν η προφύλαξη είναι δυνατή τότε η ανθρωπότητα θα απαλλαγεί από μια μάστιγα και η οικογένεια δεν θα χρειαστεί να ζήσει την τραγωδία της νόσου.
Στην προσπάθεια, με μελέτες ασθενών και φυσιολογικών ατόμων, να καθοριστούν οι παράγοντες κινδύνου για την άνοια βρέθηκαν κάποιοι που θα μπορούσαν να θεωρηθούν προφυλακτικοί. Σήμερα υπάρχει ο προβληματισμός, στο μέλλον ίσως υπάρξει π δυνατότητα της επιβεβαίωσης ή μη αυτής της άποψης με τις καλά οργανωμένες επιδημιολογικές μελέτες. Μεταξύ αυτών των παραγόντων που μελετήθηκαν και μελετώνται είναι: η εκπαίδευση, η νοητική και φυσική άσκηση, τα οιστρογόνα, τα αντιφλεγμονώδη φάρμακα, ο έλεγχος της αρτηριακής πίεσης, π διακοπή του καπνίσματος, ο έλεγχος των επιπέδων της χοληστερόλης.
Κάποιες μελέτες δείχνουν ότι σε κάθε δεδομένη στιγμή προσβάλλονται περισσότερες γυναίκες από άνδρες. Αυτό όμως μπορεί να οδηγήσει σε παρερμηνεία, καθώς οι γυναίκες ως ομάδα πληθυσμού ζουν περισσότερο από τους άνδρες. Αν οι άνδρες ζούσαν όσο οι γυναίκες και δεν πέθαιναν από άλλα νοσήματα, ο αριθμός των προσβεβλημένων από τη νόσο πιθανώς να ήταν ίσος με αυτόν των γυναικών.
Μαρία Καραγιαννίδου, Ψυχολόγος (BSc, MSc, MA)
Μονάδα Αντιμετώπισης Προβλημάτων Νόσου Alzheimer «Άγιος Ιωάννης»
Ένθετο Health (Ελεύθερος Τύπος)
Ερευνητικά και κλινικά δεδομένα υποστηρίζουν τον σημαντικό ρόλο του ύπνου στην αναζωογόνηση του οργανισμού η οποία επηρεάζει την καθημερινή δραστηριότητα και τη σωματική και διανοητική υγεία. Η χρόνια αϋπνία αποτελεί παράγοντα κινδύνου που μπορεί να οδηγήσει σε μια σειρά παθογόνων καταστάσεων όπως την εμφάνιση ψυχιατρικών και άλλων ιατρικών διαταραχών. Στατιστικές υποστηρίζουν ότι ένα μεγάλο ποσοστό του πληθυσμού αντιμετωπίζει ή μπορεί να εμφανίσει προβλήματα και δυσκολίες με τον ύπνο σε κάποια φάση της ζωής του.
Ως αϋπνία ορίζεται μια υποκειμενική ενόχληση που σχετίζεται με την επάρκεια ή την ποιότητα του ύπνου. Το άτομο μπορεί είτε να παρουσιάζει δυσκολίες στο να αποκοιμηθεί, είτε να ξυπνά κατά τη διάρκεια της νύχτας χωρίς να μπορεί να ξανακοιμηθεί, είτε να ξυπνά πολύ νωρίτερα από ότι συνήθως είτε τέλος να μην ξεκουράζεται. Η αϋπνία δεν χαρακτηρίζεται από τον αριθμό των ωρών που κάποιος κοιμάται ή από τον χρόνο που χρειάζεται μέχρι να αποκοιμηθεί. Υπάρχει όμως διαφοροποίηση τόσο ποσοτική όσο και ποιοτική όσον αφορά τις ανάγκες για ύπνο από το ένα άτομο στο άλλο. Η αϋπνία διακρίνεται σε βραχεία, διαλείπουσα όπου το άτομο κατά περιόδους εμφανίζεται και άλλες εξαφανίζεται και σε χρόνια. Η ποσότητα ύπνου που χρειάζονται οι άνθρωποι εξαρτάται από έναν αριθμό παραγόντων, συμπεριλαμβανομένης της ηλικίας, της γενετικής του προδιάθεσης, της άσκησης, των καθημερινών δραστηριοτήτων και της ποιότητας του ύπνου του.
Η διάγνωση της χρόνιας αϋπνίας μπαίνει όταν τα συμπτώματα διαρκούν για πάνω από ένα μήνα. Υπάρχουν παράγοντες που προδιαθέτουν στην αϋπνία όπως η Τρίτη ηλικία, το γυναικείο φύλο και ιστορικό ψυχικής ή συναισθηματικής διαταραχής (συχνά κατάθλιψης).
Παρατεταμένες περίοδοι στρες, άγχους ή ιατρικών προβλημάτων αλλά και φαρμακευτικές αγωγές μπορεί να προκαλέσουν συμπτώματα αϋπνίας. Σε κάθε περίπτωση, η ένταση των συμπτωμάτων έχει να κάνει και με το πόσο βαριάς μορφής είναι η ψυχική ασθένεια εξαιτίας της οποίας προκαλούνται οι αϋπνίες. Φυσικά οι ασθένειες αυτές, εκτός από την αϋπνία και τις διαταραχές του ύπνου, συνοδεύονται και από άλλα συμπτώματα, όπως είναι το υπερβολικό άγχος (στην αγχώδη διαταραχή), η κακή ψυχική διάθεση, η έλλειψη ενδιαφέροντος για όσα συμβαίνουν.
Ιατρικές παθήσεις μπορεί να περιλαμβάνουν καρκίνο, παθήσεις του αναπνευστικού, αρθρίτιδα, χρόνια κόπωση ή χρόνιοι πόνοι, καρδιακή ανεπάρκεια, άσθμα, η νόσος του Parkinson αλλά και ο υπερθυρεοειδισμός. Επίσης, κάποια φάρμακα μπορεί να διεγείρουν το Κεντρικό Νευρικό Σύστημα (αντιυπερτασικά, αντικαταθλιπτικά, αποσυμφορητικά, καφεΐνη και κορτιζόνη) και να προκαλέσουν ανησυχία και να οδηγήσουν σε συμπτώματα αϋπνίας.
Επίσης αϋπνία μπορεί να προκληθεί από παρατεταμένο και υπερβολικό θόρυβο στο περιβάλλον, υψηλές θερμοκρασίες και αλλαγή στην τοποθεσία όπου έχει συνηθίσει κάποιος να κοιμάται.
Τα προβλήματα στον ύπνο αν δεν αντιμετωπιστούν έγκαιρα οδηγούν σταδιακά στην χρονιότητα με σοβαρές συνέπειες τόσο στην ψυχική όσο και την σωματική υγεία. Οι γυναίκες έχει βρεθεί να είναι πιο ευάλωτες στην αϋπνία λόγω έλλειψης οιστρογόνων ειδικότερα κατά τη διάρκεια της εμμηνόπαυσης.
O ύπνος δίνει την ευκαιρία στον εγκέφαλο να επεξεργαστεί τις εμπειρίες της ημέρας και να τις καταχωρήσει. Βοηθάει στην παγίωση της μνήμης, τη μάθηση και τη σκέψη. Η απόδοση ενός ατόμου σε γνωστικές δοκιμασίες (τεστ μνήμης, προσοχής και εκτελεστικών λειτουργιών) είναι σημαντικά μειωμένη όταν υπάρχει στέρηση ή κακή ποιότητα ύπνου, ενώ η έλλειψη επηρεάζει σε μεγάλο βαθμό και τη συγκέντρωση. Κατά τη διάρκεια του ύπνου, οι νευρώνες ξεκουράζονται, επιτρέποντας έτσι την επιδιόρθωση οποιασδήποτε βλάβης και την ανάκτηση της βέλτιστης λειτουργίας τους. Στο βαθύ ύπνο εκκρίνεται αυξητική ορμόνη, ενώ κατά τη διάρκεια του ύπνου είναι επίσης καλύτερη η κυτταρική ανάπτυξη και επιδιόρθωση. Τα άτομα που πάσχουν από στέρηση ύπνου έχουν αίσθημα έντασης, ευερεθιστότητα και καταθλιπτικό συναίσθημα. Το τμήμα του εγκεφάλου που ελέγχει τη διάθεση, τα συναισθήματα και την κοινωνική λειτουργικότητα - οι μετωπιαίοι λοβοί- μεταβάλλει τη λειτουργία του κατά τη διάρκεια του ύπνου προκειμένου να διασφαλισθεί η βέλτιστη απόδοσή του κατά τη διάρκεια της ημέρας.
Οι συνέπειες της αϋπνίας επηρεάζουν αρνητικά και την γενικότερη νοητική κατάσταση εφόσον δεν είναι σπάνια συμπτώματα αδυναμίας συγκέντρωσης, ικανότητα απομνημόνευσης και κατά συνέπεια ανάκλησης πληροφοριών, επιβράδυνση στην εκκίνηση δραστηριοτήτων και μείωση της ψυχοκινητικής ταχύτητας επεξεργασίας ερεθισμάτων τόσο οπτικών όσο και ακουστικών.
Ερευνητικά δεδομένα βέβαια υποστηρίζουν και την εκδήλωση υπερκινητικότητας και εγρήγορσης λόγω στρες. Τα συμπτώματα που εκδηλώνονται είναι αλλαγές στη διάθεση (ευερεθιστικότητα ή επιθετικότητα) που συμβάλλουν σε αυξημένη αρτηριακή πίεση και κίνδυνο εμφραγμάτων και εγκεφαλικών. Η χρόνια αϋπνία διαταράσσει και τα επίπεδα ορμονών που ρυθμίζουν την όρεξη και τον μεταβολισμό σύμφωνα με ενδοκρινολογικές μελέτες οδηγώντας όχι μόνο σε παχυσαρκία αλλά και σε σύνοδες διαταραχές όπως υπερφαγία, διαβήτη και κατάθλιψη.
Η πρωινή αφύπνιση μπορεί να συμβαίνει χωρίς συγκεκριμένο πρόβλημα, αλλά λόγω άγχους ή λανθάνουσας κατάθλιψης λόγω του ότι η διάθεση παρουσιάζει διακυμάνσεις, ανάλογα με την ώρα με πιο έντονα συμπτώματα το πρωί, πρώιμη αφύπνιση και κακή διάθεση. Κοινό σύμπτωμα διαταραχής ύπνου είναι επίσης η μείωση της ποσότητας του ύπνου. Πολλοί άνθρωποι ξυπνάνε ύστερα από λίγες ώρες, και υπάρχει δυσκολία στο να ξανακοιμηθούν.
Η χρήση υπναγωγών και ηρεμιστικών χαπιών για τη χρόνια αϋπνία είναι αμφιλεγόμενη.
Διάφορες θεραπείες συμπεριφοράς μπορεί να βοηθήσουν σημαντικά στην αντιμετώπιση της χρόνιας αϋπνίας όπως τεχνικές χαλάρωσης που μπορούν να ελαττώσουν το άγχος και την ένταση του σώματος.
Η Γνωστική Συμπεριφορική ψυχοθεραπεία μπορεί να αποδειχθεί αποτελεσματικότερη από τα υπναγωγά ή ηρεμιστικά χάπια όσον αφορά τον έλεγχο της αϋπνίας. Κατά τη διάρκεια της θεραπείας τα άτομα διδάσκονται βελτιωμένες συνήθειες όσον αφορά τον ύπνο και εντοπίζουν τις δυσλειτουργικές σκέψεις γύρω από αυτόν. Συνήθεις απαιτήσεις και παρερμηνείες τροποποιούνται και περιλαμβάνουν:
- Μη ρεαλιστικές απαιτήσεις όσον αφορά τον ύπνο (για παράδειγμα πρέπει να κοιμάμαι 8 ώρες).
- Παρερμηνείες όσον αφορά την αϋπνία (έχω μια χημική ανωμαλία που προκαλεί την αϋπνία).
- Επεξεργασία των συνεπειών της αϋπνίας (δεν μπορώ να κάνω τίποτα μετά από έναν κακό ύπνο).
-
Άγχος επίδοσης μετά την προσπάθεια να κοιμηθεί το άτομο καλά την νύχτα ελέγχοντας την διεργασία του ύπνου.
-
Σκέψεις και συναισθήματα που εμποδίζουν το άτομο να κοιμηθεί ή να το κάνουν να ξυπνάει κατά τη διάρκεια της νύχτας ή πολύ νωρίς το πρωί.
Τα υπνωτικά χάπια έχουν βραχυπρόθεσμη δράση και δρουν εθιστικά με αποτέλεσμα το άτομα να εξαρτάται και να αναζητά υψηλότερες δόσεις για να κοιμηθεί. Η Γνωστική Συμπεριφορική θεραπεία έχει μακροπρόθεσμα αποτελέσματα ακόμα κι όταν το άτομο σταματάει την θεραπεία εφόσον έχει μάθει να διαχειρίζεται τα συμπτώματα και τις δυσκολίες γύρω από τον ύπνο.
Τα τυχερά παιχνίδια αποτελούν έναν προσφιλή και κοινωνικά αποδεκτό τρόπο διασκέδασης. Εμπεριέχουν κοινωνική αλληλεπίδραση και είναι δυνατό να αποτελέσουν αφορμή για συνάντηση και συνδιαλλαγή με φίλους ή γνωστούς με αντίστοιχα ενδιαφέροντα. Στις σύγχρονες κοινωνίες οι άνθρωποι μπορεί να παίζουν χαρτιά, λόττο, κουλοχέρη ή άλλα παιχνίδια σε μηχανήματα, να αγοράζουν λαχεία ή λαχνούς, να ποντάρουν στον ιππόδρομο, σε αθλητικούς αγώνες ή στο καζίνο, ενώ τελευταία σχεδόν όλα τα παραπάνω μπορούν να γίνουν και μέσω διαδικτύου. Αν και συνηθέστερα είναι τα χρήματα, υπάρχουν περιπτώσεις που το στοίχημα μπορεί να αφορά πολύτιμα αντικείμενα, ακίνητα, ακόμη και ερωτικές υπηρεσίες συζύγων.
Ο τζόγος ορίζεται ως η τοποθέτηση οποιουδήποτε είδους αντικειμένου ή περιουσίας με υλική αξία σε ένα παιχνίδι ή γεγονός με αβέβαιη έκβαση, όπου ο παράγοντας τύχη, σε διαφορετικό βαθμό κάθε φορά, καθορίζει την έκβαση αυτή. Η συμμετοχή της παρέας, η πιθανότητα κέρδους και ο γεμάτος θόρυβο και φώτα χώρος αποτελούν παράγοντες που συμβάλλουν στην αντίληψη της εμπειρίας ως γοητευτικής και συναρπαστικής. Η σωματική διέγερση και η έξαψη που βιώνει ο παίκτης είναι καίριο σημείο για την προσέλκυση ενός ατόμου στον τζόγο. Έχει επίσης, επισημανθεί ότι το διάστημα που μεσολαβεί από την αγορά, την τοποθέτηση του στοιχήματος μέχρι τη γνωστοποίηση και την ανακοίνωση των αποτελεσμάτων αποτελεί παράγοντα κινδύνου για πιθανή απώλεια ελέγχου από πλευράς του παίκτη. Συγκεκριμένα, όσο πιο μικρό είναι το διάστημα αυτό (πχ κουλοχέρηδες, διάστημα λιγότερο από 20'') και η ευκαιρία να ξαναπαίξει κάποιος είναι άμεση, το ενδεχόμενο να παθιαστεί κάποιος με την ενασχόληση αυτή αποκτά μεγαλύτερες διαστάσεις. Επιπρόσθετα, η ευκολία πρόσβασης αποτελεί ενθαρρυντικό παράγοντα για απώλεια ελέγχου, αφού η επιθυμία δεν επανεξετάζεται, όλα είναι πολύ εύκολα, κάτι που βρίσκει ιδιαίτερα πρόσφορο έδαφος στο στοίχημα μέσα από το διαδίκτυο. Επιπλέον, η διαφήμιση παρουσιάζει το τζόγο ως μια γοητευτική δραστηριότητα, δελεάζει δημιουργώντας την παραπλανητική εντύπωση ότι το να κερδίζει κανείς είναι κάτι συνηθισμένο.
Το ζητούμενο είναι τι κάνει άλλους ανθρώπους να έλκονται από μια τέτοια διαδικασία και άλλους είτε να αδιαφορούν είτε να μένουν στο επίπεδο απλά της ψυχαγωγίας. Άνθρωποι που ζουν ερωτικά, ευχαριστιακά τη ζωή, που την προχωρούν με επιθυμία, με επιλογές, με ευθύνη δεν έχουν ανάγκη από δεκανίκια απόλαυσης και δραστηριότητες μέσα από τις οποίες να αποκτήσει η ζωή τους νόημα. Η ζωή τους έχει ήδη νόημα ή καλύτερα της έχουν δώσει οι ίδιοι νόημα, χωρίς να περιμένουν να προκύψει κάτι να τους συγκινήσει, να τους κινητοποιήσει, να δονήσει το συναίσθημά τους και να τους βγάλει από το βούλιαγμα και τη μιζέρια. Οπότε, ακόμη και αν οι άνθρωποι αυτοί ασχοληθούν με το τζόγο κάποια στιγμή στη ζωή τους, θα είναι σε επίπεδο επιλογής ως μέσου ψυχαγωγίας και όχι σε επίπεδο καταφυγίου από τα δυσάρεστα και τα στενάχωρα της καθημερινότητάς τους.
Πότε όμως η επιθυμία για διασκέδαση παύει να έχει πλάκα; Πότε η ενασχόληση στον ελεύθερο χρόνο γίνεται έμμονη ιδέα, κατά την οποία κυριαρχεί η ανησυχία ανεύρεσης και εξασφάλισης χρημάτων για να συνεχίσει κανείς να παίζει, οπότε κάνουμε λόγο πια για παθολογικό ή καταναγκαστικό τζόγο; Ανεξάρτητα με το αν κερδίζει ή χάνει κάποιος, ο παίκτης έχει ισχυρό κίνητρο να συνεχίσει να συμπεριφέρεται με τον ίδιο τρόπο, τζογάροντας, αφού αποκομίζει τεράστια συγκίνηση και διέγερση από την ενασχόληση αυτή. Από τη στιγμή που χάνει κανείς τον έλεγχο, προκύπτουν οικονομικά, κοινωνικά και ψυχολογικά προβλήματα, χρέη, οικογενειακή αποσύνθεση ή και παραβατική συμπεριφορά.
Στοιχεία παθολογικής ενασχόλησης με το τζόγο αρχίζουν να διαφαίνονται σταδιακά τίποτα άλλο δεν είναι σημαντικό, υπάρχει διάχυτο αίσθημα αδημονίας, φόβος μήπως κανείς χάσει κάποια ευκαιρία να κερδίσει (πχ ξεχάσει να παίξει πριν κληρωθούν τα νούμερα), παράλογη βεβαιότητα και φαντασιώσεις ότι θα κερδίσει, διέγερση και μόνο στην ονειροπόληση για το πώς θα ξοδέψει αυτά που θα κερδίσει, δυσφορία, θυμός και ένταση στην περίπτωση που κάτι εμποδίσει την ενασχόληση.
Κατά την διάρκεια του παιχνιδιού παρατηρείται απόλυτη αφοσίωση στο παιχνίδι, ενθουσιασμός και διέγερση που εκδηλώνεται και με σωματικά συμπτώματα (πχ ταχυκαρδία, εφίδρωση), ενώ συχνά εμφανίζεται προληπτική συμπεριφορά (τυχαία σύνδεση γεγονότων, συμπεριφορών, σκέψεων με το επιθυμητό αποτέλεσμα). Όταν κανείς κερδίσει κυριαρχεί ανακούφιση, ικανοποίηση και ανυπομονησία για το επόμενο παιχνίδι, αύξηση αυτοπεποίθησης, καθώς το κέρδος εκλαμβάνεται ως αποτέλεσμα ικανότητάς, αίσθημα ευφορίας και αυτεπάρκειας, αφού έχοντας χρήματα δίνεται η δυνατότητα εντυπωσιασμού στον περίγυρο, στην/στον σύντροφο, στην/στον σύζυγο. Όταν το αποτέλεσμα δεν είναι ικανοποιητικό, παρατηρούνται ενοχές, φόβος αποκάλυψης από τον/την σύζυγο ή κάποιον άλλο, ανησυχία για ανεύρεση τρόπου εξασφάλισης χρημάτων που απαιτούνται για κάλυψη καθημερινών εξόδων, μηχανορραφίες και ψέματα. Συχνά υπάρχει θυμός προς τον εαυτό, αυτοκατηγόρια, προσπάθεια ανέυρεσης χρημάτων ώστε να ξαναπαίξουν προκειμένου να κερδίσουν όσα έχασαν, αλλά και κατανάλωση αλκοόλ ή άλλων ουσιών ως μέσο ανακούφισης και προσωρινής απόσπασης της σκέψης από το αίσθημα αδιεξόδου.
Πέρα από τον ίδιο τον παίκτη, οι συνέπειες του πάθους για το τζόγο επηρεάζουν βαθιά όλη τη δομή της οικογένειάς του. Σταδιακά ο ίδιος αποσύρεται από οικογενειακές δραστηριότητες, κυρίως λόγω έλλειψης χρημάτων για την πραγματοποίησή τους. Οι καβγάδες γύρω από το θέμα, και όχι μόνο, είναι συχνοί, ενώ μπορεί να παρατηρηθεί και σωματική ή λεκτική βία, συμπεριφορές που μπορεί να απομακρύνουν το ζευγάρι, να τους αναγκάσουν να μένουν για κάποιο διάστημα χωριστά ή να τους οδηγήσουν ακόμη και σε διαζύγιο.
Η πίεση ξεκινά συχνά από τα άτομα του περιβάλλοντος του παίκτη που διαβλέπουν οικονομική καταστροφή και εκφράζουν προσωπική δυσαρέσκεια για την αδιαφορία του για ο,τιδήποτε άλλο. Σε μια προσπάθεια να περιορίσουν το φαινόμενο μπορεί να επιβάλλουν στον παίκτη περιορισμένη πρόσβαση σε χρήματα, με αποτέλεσμα εκείνος να αναζητά άλλες πηγές εσόδων. Συγκεκριμένα, ρευστοποιεί περιουσιακά στοιχεία, εισπράττει επιδόματα διακοπών/ασθενείας, κάνει χρήση πιστωτικών καρτών, παίρνει δάνεια, υποθηκεύει κοσμήματα και ηλεκτρικές συσκευές, ενώ ως έσχατη λύση μπορεί να διαπράττει κλοπές ή ληστείες. Ενδεικτικές αντιδράσεις των κοντινών του προσώπων είναι η σύγχυση, οι ενοχές, ο θυμός, η απώλεια εμπιστοσύνης και η ανησυχία και η αβεβαιότητα για το μέλλον. Ως επακόλουθο, επέρχεται σταδιακά κοινωνική απόσυρση, απομάκρυνση από φίλους και απομόνωση όλης της οικογένειας.
Οποιουδήποτε είδους θεραπεία προϋποθέτει την επιθυμία και το κίνητρο του εξαρτημένου για αλλαγή. Η εξάρτηση από το τζόγο αντιμετωπίζεται παρόμοια με άλλου είδους εξαρτήσεις και η θεραπεία μπορεί να περιλαμβάνει από την αποχή του παίκτη με διάφορους τρόπους, τη διαμονή του ίσως αρχικά και σε ένα κλειστό σύστημα μέχρι την μακροχρόνια ψυχοθεραπεία, όπου «δουλεύεται» πια η ψυχολογική εξάρτηση.
Επιβεβλημένη κρίνεται η παροχή πληροφοριών προς τα μέλη της οικογένειας σχετικά με τα υπάρχοντα χρέη και τους πιθανούς τρόπους αποπλήρωσής τους, ενώ σε προσωπικό επίπεδο, απαιτείται ένας επαναπροσδιορισμός συμβολαίου ζωής από τον παίκτη προς τον εαυτό του, η ανάληψη προσωπικής ευθύνης για τον τρόπο ζωής του αλλά και νέοι όροι για το μέλλον. Σημαντική συνήθως κρίνεται η συμμετοχή σε θεραπεία όλου του οικογενειακού συστήματος του εξαρτημένου, καθώς συχνά ο παίκτης εκπροσωπεί και εκφορτίζει την παθολογία ενός ευρύτερου νοσηρού συστήματος. Κατά την θεραπευτική διαδικασία ερευνώνται μοτίβα ζωής και μύθοι οικογενειακοί, όπως η τάση για εύκολο χρήμα, χωρίς κόπο, χωρίς προσωπική ευθύνη και αγώνα, η τάση να «την γλιτώνει» κανείς και να μην αναλαμβάνει ευθύνες ενηλίκου, αλλά και από την πλευρά των υπόλοιπων μελών της οικογένειας ανεκτικότητα, έλλειψη ουσιαστικής επικοινωνίας, σχέσεις χωρίς μοίρασμα. Κάθε μέλος του οικογενειακού συστήματος καλείται να αποκτήσει συνειδητότητα της προσωπικής του συμβολής στην εκδήλωση της εξάρτηση του ταυτοποιημένου αρρώστου και να μετακινηθεί προκειμένου να υπάρξουν πιο λειτουργικά υποσυστήματα, στα οποία κανείς δε χάνει την προσωπικότητα, τη φωνή του, την ύπαρξή του.
Εμμηνόπαυση έχει οριστεί ως η απουσία 12 εμμηνορυσιακών κύκλων. Η μετάβαση στην εμμηνόπαυση (κλιμακτήριος) αρχίζει με ποικίλης χρονικής διάρκειας εμμηνορυσιακών κύκλων και τελειώνει με την τελευταία έμμηνο ρύση. Περιεμμηνοπαυσιακή περίοδος ορίζεται ως η χρονική διάρκεια γύρω από την εμμηνόπαυση, συχνά χρησιμοποιείτε ο όρος κλιμακτήριος. Μεταμμηνοπαυσιακή περίοδος καλείται όλο το χρονικό διάστημα μετά την τελευταία έμμηνο ρύση.
Η εμμηνόπαυση είναι η χρονική στιγμή στη ζωή της γυναίκας όπου η λειτουργία των ωοθηκών σταματά. Από τις ωοθήκες παράγονται τα ωάρια και οι γυναικείες ορμόνες όπως τα οιστρογόνα. Τα οιστρογόνα είναι υπεύθυνα για την ανάπτυξη των γυναικείων χαρακτηριστικών όπως το σχήμα του σώματος, το στήθος, η τριχοφυία του σώματος, επίσης τα οιστρογόνα ρυθμίζουν τους εμμηνορυσιακούς κύκλους και την εγκυμοσύνη. Ακόμη τα οιστρογόνα προστατεύουν τα οστά. Για το λόγο αυτό, μία γυναίκα μπορεί να αναπτύξει οστεοπόρωση αργότερα στη ζωή της όταν οι ωοθήκες παύσουν πια να παράγουν τα οιστρογόνα.
Η περιεμμηνοπαυσιακή περίοδος διαφέρει από γυναίκα σε γυναίκα. Οι επιστήμονες προσπαθούν ακόμη να ανακαλύψουν όλους τους παράγοντες που συμβάλλουν στην έναρξη και στον επηρεασμό της μεταβατικής αυτής περιόδου.
Η μέση χρονική ηλικία της εμμηνόπαυσης είναι το 51ο έτος της ηλικίας. Αλλά δεν υπάρχει τρόπος να προβλέψει κανείς πότε μία γυναίκα μπορεί να μπει στην εμμηνόπαυση. Επίσης η ηλικία κατά την οποία η γυναίκα αρχίζει να έχει εμμηνορυσιακούς κύκλους δεν συνδέεται με την αρχή της εμμηνόπαυσης. Οι περισσότερες γυναίκες μπαίνουν στην εμμηνόπαυση στο 45ο με 55ο έτος, αλλά η εμμηνόπαυση μπορεί να επέλθει νωρίτερα στα 30 ή στα 40 ή μπορεί ακόμη να συμβεί στα 60 έτη. Κατά κανόνα οι γυναίκες τείνουν να μπαίνουν στην εμμηνόπαυση σε παρόμοια ηλικία με αυτή που μπήκε η μητέρα τους.
Η περιεμμηνοπαυσική περίοδος, η οποία συχνά συνοδεύεται από ανωμαλίες στην περίοδο, μαζί με τυπικά συμπτώματα της πρόωρης εμμηνόπαυσης, μπορεί να κάνει την εμφάνισή της μέχρι και 10 χρόνια πριν από την τελευταία έμμηνο ρύση. Η κάθε γυναίκα εκφράζει διαφορετικά εμμηνοπαυσιακά συμπτώματα. Πολλές γυναίκες παρουσιάζουν εξάψεις, ξήρανση του κόλπου ορισμένες νιώθουν εκνευρισμό, παρουσιάζουν κολπικές αιμορραγίες, ενώ μικρότερος αριθμός παρουσιάζει δυνατούς πονοκεφάλους, ναυτία και νυχτερινές εφιδρώσεις. Επίσης πολλές γυναίκες αναφέρουν κάποιο βαθμό αύξησης στο βάρος τους. Η κατανομή του σωματικού λίπους μπορεί να αλλάξει με το σωματικό λίπος να κατανέμετε περισσότερο στην μέση και στην περιφέρεια μέσης από ότι στους γλουτούς και στους μηρούς. Επίσης αλλάζει η δομή του δέρματος, με αποτέλεσμα την εμφάνιση ρυτίδων και χαλάρωσης. Επίσης από την στιγμή που η παραγωγή μικρών ποσοτήτων τεστοστερόνης συνεχίζεται, ορισμένες γυναίκες μπορεί να εμφανίσουν τριχοφυΐα στο πιγούνι, στο άνω χείλος στο στέρνο και στην κοιλιακή χώρα.
Ελέγξτε τα συμπτώματα της εμμηνόπαυσης με τη διατροφή σας
1. Τρώτε περισσότερη σόγια και tofu
Τρώτε περισσότερη σόγια και Τοfu (προϊόν σόγιας). Η σόγια μπορεί να σας ανακουφίσει από τις εξάψεις, αν και, για τα οφέλη αυτά δεν συμφωνούν όλοι οι επιστήμονες. Εντούτοις γνωρίζουμε ότι η σόγια μπορεί να βοηθήσει την καρδιά και τις αρτηρίες καθώς συμβάλλει στη μείωση της κακής χοληστερόλης. Πολλές μελέτες έδειξαν ότι αυτό γίνεται καθώς αντικαθιστούμε το κρέας και το ζωικό λίπος με τη σόγια. Τρώτε ή πίνετε δύο μερίδες σόγια την ημέρα. Τα προϊόντα σόγιας απαιτούν 4 – 6 βδομάδες χρόνο προκειμένου να φανούν τα αποτελέσματα.
2. Τρώτε περισσότερα φρούτα και λαχανικά
Τα φρούτα και λαχανικά, είναι πλούσια σε φυτικές ίνες, βιταμίνες, ιχνοστοιχεία και μέταλλα, ουσίες εξαιρετικές για την υγεία του ανθρώπινου σώματος. Τα φυτικής προέλευσης τρόφιμα περιέχουν επίσης χημικές ενώσεις που βοηθάνε στη προστασία της σωματική υγείας. Τα φυτοοιστρογόνα, είναι φυτικές χημικές ουσίες που δομικά μοιάζουν με τα οιστρογόνα και μπορεί να δρουν ως ελαφρά οιστρογόνα στον οργανισμό. Με απλά λόγια τα φυτοοιστρογόνα μπορεί να «ξεγελούν» το σώμα σας κάνοντάς το να θεωρεί ότι έχει περισσότερα οιστρογόνα, μειώνοντας πιθανόν ορισμένες αρνητικές επιπτώσεις που προκαλούνται από τα χαμηλότερα επίπεδα οιστρογόνων κατά τη διάρκεια της εμμηνόπαυσης.
Προσοχή: Oι επιστήμονες δεν είναι ακόμη σε θέση να γνωρίζουν εάν τα μεγαλύτερα ποσά πρόσληψης φυτοοιστρογόνων αυξάνουν τον κίνδυνο για την εμφάνιση κάποιου οιστρογόνο – ευαίσθητου καρκίνου. Μέχρι να γνωρίζουμε περισσότερα, εάν πάσχετε ή αντιμετωπίσατε στο παρελθόν κάποιον οιστρογονο ευαίσθητο καρκίνο, πιθανόν να είναι καλύτερα να μην καταναλώνετε τρόφιμα πλούσια σε φυτοοιστρογόνα σε καθημερινή βάση.
Το βόριο είναι ένα άλλο ωφέλιμο ιχνοστοιχείο που βρίσκεται στα φρούτα και τα λαχανικά. Το βόριο φαίνεται να αυξάνει την ικανότητα του οργανισμού να συγκρατεί τα οιστρογόνα. Βοηθάει επίσης στην διατήρηση των οστών σε καλή κατάσταση μειώνοντας την ποσότητα του ασβεστίου που απεκκρίνεται καθημερινά.
Εξαιρετικές πηγές βόριου που περιέχουν και φυτοοιστρογόνα:
ΦΡΟΥΤΑ: Βανίλιες, δαμάσκηνα, φράουλες, μήλα, ντομάτες, αχλάδια, σταφύλια, γκρέιπφρουτ, πορτοκάλια, και κόκκινα μούρα.
ΛΑΧΑΝΙΚΑ: καρότα, κρεμμύδια, γλυκοπατάτες, λάχανο, μπρόκολο, σιτάρι, παντζάρια, κουνουπίδι, πιπεριές, αγγουράκια, κρεμμύδια, φασολάκια
3. Τρώτε πιο συχνά φασόλια
Τα φασόλια αποτελούν εξαιρετική επιλογή καθώς τα οφέλη τους στην υγεία είναι πολλά. Μπορεί να μειώσουν την αύξηση της γλυκόζης στο αίμα, παρατείνοντας το αίσθημα κορεσμού, είναι πλούσια σε φυτικές ίνες, περιέχουν φυτοοιστρογόνα, είναι καλή πηγή πολλών βιταμινών και ιχνοστοιχείων συμπεριλαμβανομένου ασβεστίου, φυλλικού οξέως και βιταμίνης B-6, επίσης αποτελούν πηγή πρωτεϊνών.
4. Τρώτε περισσότερα καλά λιπαρά
Είναι σημαντικό να μην καταναλώνετε μεγάλες ποσότητες λιπαρών ειδικά κορεσμένων λιπαρών. Τα τρόφιμα με πολλά λιπαρά συνήθως σας δίνουν πολλές θερμίδες και λίγα θρεπτικά συστατικά. Ακόμη πιο σημαντικό είναι να λαμβάνετε τα καλά λιπαρά από τη διατροφή σας, τα οποία σας προστατεύουν από καρδιαγγειακά νοσήματα και καρκίνο. Τα καλά λιπαρά (μονοακόρεστα και πολυακόρεστα) βρίσκονται μεταξύ άλλων στα ψάρια, στο ελαιόλαδο κλπ, ενώ τα κακά λιπαρά (κορεσμένα) βρίσκονται στα μπισκότα , πατατάκια, γλυκά, ζωικό λίπος κλπ.
Τρώτε περισσότερο ψάρι, και λιγότερο ζωικό λίπος επιλέγοντας ισχνό κρέας και γαλακτοκομικά χαμηλά σε λιπαρά. Περιορίστε την κατανάλωση τροφίμων που περιέχουν υδρογονωμένα λίπη όπως μπισκότα, κρουασάν, πατατάκια.
5. Επιλέξτε σωστά τα υγρά που πίνετε
Ενώ οι περισσότεροι άνθρωποι γνωρίζουν ότι πρέπει να πίνουν περίπου 8-10 ποτήρια την ημέρα νερό οι περισσότεροι δεν το κάνουν. Από την άλλη, η καφεΐνη που προσλαμβάνουμε κυρίως μέσω του καφέ και των τσαγιών είναι διουρητική, κάτι που αναγκάζει τα νεφρά να αποβάλλουν περισσότερο νερό, γεγονός που μπορεί να αφυδατώσει τον οργανισμό. Η καφεΐνη, το αλκοόλ και τα αναψυκτικά έχουν ως αποτέλεσμα τη μείωση της απορρόφησης του ασβεστίου ή την αύξηση της απέκκρισης του από τα νεφρά.
6. Καταναλώνετε τρόφιμα πλούσια σε ασβέστιο καθημερινά
Το ασβέστιο είναι απαραίτητο για τις γυναίκες. Οι γυναικείος πληθυσμός πρέπει να λαμβάνει 1000-1500mg ασβεστίου ημερησίως. Στην περίπτωση που δεν σας αρέσει το γάλα ή έχετε δυσανοχή στη λακτόζη μπορείτε να πίνετε γάλα σόγιας, να προσθέσετε στη διατροφή σας το μπρόκολο, τα πράσινα φυλλώδη λαχανικά, τα φασόλια και τα αμύγδαλα. Επίσης βάλτε στη διατροφή σας γιαούρτι χαμηλό σε λιπαρά, cottage cheese καθώς και άλλα τυριά χαμηλά σε λιπαρά.. Ένα κεσεδάκι γιαούρτι σας δίνει περίπου 340mg ασβεστίου. Σε περίπτωση που δεν μπορείτε να λάβετε από τη διατροφή σας το απαραίτητο ασβέστιο που χρειάζεστε συμβουλευτείτε τον γιατρό σας ή τον διαιτολόγο σας προκειμένου να λάβετε συμπληρώματα ασβεστίου.
7. Αποφύγετε τρόφιμα με μεγάλη περιεκτικότητα ζάχαρης
Η πολλή ζάχαρη ανεβάζει γρήγορα το σάκχαρο του αίματος με αποτέλεσμα την αυξημένη έκκριση ινσουλίνης από το πάγκρεας, (η υπερβολική έκκριση ινσουλίνης οδηγεί σε λιπογένεση και αναστέλλει τη λιπόλυση).
8. Τρώτε μικρά γεύματα
Πολλές γυναίκες τρώνε το μεγαλύτερο γεύμα της ημέρας το βράδυ. Όταν γίνεται αυτό, το σώμα είναι πιθανόν να αποθηκεύει τις περισσότερες θερμίδες με τη μορφή λίπους, καθώς το σώμα μεταβολίζει όλες αυτές τις θερμίδες σε φάση που ο οργανισμός καίει τις λιγότερες θερμίδες, όταν δηλαδή κοιμάστε. Έρευνες έχουν δείξει ότι οι άνθρωποι που τρώνε μικρά – συχνά γεύματα τείνουν να τρώνε λιγότερες θερμίδες και γραμμάρια λίπους στο τέλος της ημέρας. Επίσης καίνε περισσότερες θερμίδες κατά την πέψη και το μεταβολισμό των τροφίμων, όταν το φαγητό κατανέμεται σωστά μέσα στην ημέρα. Επίσης η κατανάλωση μικρών συχνών γευμάτων προστατεύει τον οργανισμό από την κούραση καθώς με τον τρόπο αυτό το σώμα τροφοδοτείται με γλυκόζη σε δόσεις, κάτι που βοηθάει τον οργανισμό χωρίς να τον στρεσάρει.
9. Άσκηση
Υπάρχουν πολλά οφέλη από την άσκηση κατά τη διάρκεια της εμμηνόπαυσης. Η άσκηση κατά την περίοδο αυτή θα σας βοηθήσει να μειώσετε τα επίπεδα της χοληστερόλης του αίματος, να μειώσετε την απώλεια οστικής μάζας, να βελτιώσετε την ικανότητα σας να διαχειριστείτε το stress της περιόδου αυτής, να βελτιώσετε την κυκλοφορία του αίματος και της λέμφου, να βελτιώσετε την λειτουργία της καρδιάς και την ικανότητα του οργανισμού σας να χρησιμοποιεί το οξυγόνο και τα θρεπτικά συστατικά. Επίσης η άσκηση αποτελεί ιδανικό τρόπο για να διαχειριστείτε το βάρος σας. Κάντε λοιπόν την άσκηση προτεραιότητα και συνήθεια στη ζωή σας.
Εδώ θα βρείτε τρεις οδηγίες που μπορείτε να ακολουθήσετε, ανάλογα με τα επίπεδα φυσικής δραστηριότητας σας και τις συμβουλές του γιατρού σας.
- Για αρχή: Συχνότητα 2 -3 φορές τη βδομάδα. Ένταση: 40% της μέγιστης καρδιαγγειακής συχνότητας. Διάρκεια 15 – 30 λεπτά.
-
Για να αποκτήσετε καλή φυσική κατάσταση: Συχνότητα: 4 φορές την βδομάδα. ΄Ενταση: 70-90% της μέγιστης καρδιαγγειακής συχνότητας. Διάρκεια: 15-30 λεπτά.
- Για να χάσετε βάρος: Συχνότητα 5 φορές την βδομάδα. Ένταση: 45-60% της μέγιστης καρδιακής συχνότητας. Διάρκεια: 45-60 λεπτά.
Γράφει: Aida Caras
Ηλεκτρομαγνητική ακτινοβολία είναι η μεταφορά ενέργειας με μορφή ηλεκτρομαγνητικών κυμάτων ή σωματιδίων. Τα κύματα μπορούν να διαφέρουν στο σχήμα, το μήκος και τη συχνότητα. Μπορούν να έχουν γωνιώδη ή κυματιστή μορφή. Η συχνότητα είναι ο αριθμός των κυμάτων ανά δευτερόλεπτο (Ηertz) και σχετίζεται άμεσα με το μήκος κύματος. Η γωνιώδης ακτινοβολία είναι αυτή που δεν αναγνωρίζεται από το κυτταρικό μας σύστημα και την αντιλαμβάνεται ως εχθρική.
Πηγές ακτινοβολίας που επηρεάζουν τον οργανισμό είναι το κινητό τηλέφωνο, το ασύρματο, ο ηλεκτρονικός υπολογιστής, η τηλεόραση, oι μετασχηματιστές του φωτισμού, ο φούρνος μικροκυμάτων, το baby phone, τα στρώματα νερού, οι ηλεκτρικές κουβέρτες, τα κρεβάτια με ηλεκτρικό μηχανισμό, το Bluetooth, DECT, WiFi, τροφοδοσία ρεύματος για το τραμ, τρόλεϊ, τραίνο, μετρό. Δορυφορικές κεραίες, γεωπαθητική ακτινοβολία.
Επίσης GSM και UMTS κεραίες, πυλώνες υψηλής τάσης, υποσταθμοί ηλεκτρικής ενέργειας και ραντάρ (πρέπει να βρίσκονται σε απόσταση 1.200 μέτρων).
Κάθε άνθρωπος αντιλαμβάνεται διαφορετικά την ακτινοβολία. Τα συμπτώματα ποικίλουν από άτομο σε άτομο. Έντονη αντίδραση στην ακτινοβολία, ονομάζεται «ηλεκτρομαγνητική υπερευαισθησία» ΕΗS (Electromagnetic Hypersensitivity). Δεν θα πρέπει να αγνοήσουμε ελαφρά συμπτώματα όπως κόπωση ή πονοκέφαλο. Η εμπειρία έχει δείξει ότι τα συμπτώματα αυτά αργότερα μπορούν να χειροτερέψουν.
Ελαφρά συμπτώματα τα οποία σχετίζονται με την ακτινοβολία είναι τα εξής: Χρόνια κόπωση, στρες, πονοκέφαλος, ημικρανία, προβλήματα συγκέντρωσης, μάθησης, μνήμης. Ανορεξία, ζαλάδα, ανησυχία, υπερκινητικά και δυσπροσάρμοστα παιδιά. Κατάθλιψη, υψηλή πίεση, συχνό κρυολόγημα, πόνοι στους μυς, τένοντες, αρθρώσεις, αυχένα και μέση, άσθμα, αλλεργίες, δερματικά προβλήματα, βουητό στα αυτιά, πόνοι στις σιαγόνες και τα δόντια, ρινορραγίες, τριχόπτωση, προβλήματα/πόνοι στα έντερα και το στομάχι, ρεψίματα, αέρια, ακράτεια, μουδιασμένα άκρα, ανησυχία στα πόδια (Restless legs), πονεμένα, πρησμένα άκρα.
Επιβαρυμένες περιπτώσεις διαπιστωμένες βάσει παγκοσμίων ερευνών: Αυτισμός, επιληψία, πάρκινσον, Αλτσχάιμερ, όγκος στο ακουστικό νεύρο, καρκίνος του εγκεφάλου και διάφορα άλλα είδη καρκίνου.
Σύμφωνα με τον Παγκόσμιο Οργανισμό Υγείας, άνθρωποι που κάνουν χρήση του κινητού τους πάνω από δέκα χρόνια έχουν μεγαλύτερη πιθανότητα για όγκο στο κεφάλι. (Πηγή: Daily Telegraph)
Πολλαπλές έρευνες από 14 χώρες πιστοποιούν ότι η αποθήκευση ακτινοβολίας στον οργανισμό γίνεται επικίνδυνη μετά από κάποιο ποσοστό. Ανά 100 ώρες χρήσης το ποσοστό αυξάνεται κατά 5%. Αυτό δεν ισχύει μόνο για το κινητό αλλά και για το ασύρματο τηλέφωνο (DECT). (Πηγή: www.medishdossier.org)
Μεγάλη βλάβη στον οργανισμό μας επιφέρει και η χρήση του ηλεκτρονικού υπολογιστή. Έρευνα που πραγματοποιήθηκε στις 31-8-2007 από το BioInitiative Working Group, όπου συνεργάστηκαν 20 κορυφαίοι επιστήμονες από 6 χώρες και καταγράφεται από Πανεπιστήμιο της Νέας Υόρκης, παρέχει αποδείξεις για την επικινδυνότητα της ακτινοβολίας. Ο καθηγητής Martin Blank ερευνητής του Columbia University, αναφέρει ότι η ακτινοβολία εισχωρεί εις βάθος στον οργανισμό και διαταράσσει όλες τις βιολογικές διεργασίες. Σε κάποιο τύπο κυττάρων, το DNA αντιδρά ήδη σε πολύ χαμηλά επίπεδα ακτινοβολίας και δημιουργεί βιοχημική αντίδραση ( κυτταρικό στρες ).
Η αϋπνία είναι ένα απ' τα πρώτα σήματα κινδύνου (η ηλεκτρομαγνητική ακτινοβολία επηρεάζει την ισορροπία μελατονίνης στον οργανισμό. Η μελατονίνη είναι μια ορμόνη η οποία ρυθμίζει το βιολογικό ρολόι του οργανισμού).
Επίσης άλλες έρευνες διαπιστώνουν την αύξηση υπερκινητικότητας και κακής κοινωνικής συμπεριφοράς σε παιδιά ADHD (Attention Deficit Hyperactivity Disorder), που σχετίζεται με την ακτινοβολία από μικροκύματα. Το BioiInitiative Report λέει ότι η ακτινοβολία είναι νευροτοξική, δημιουργεί καρκινογενέσεις και μπορεί να επιφέρει βλάβη στο DNA, να διαταράξει το ανοσοποιητικό σύστημα, να επιφέρει αλλαγές στη λειτουργία του εγκεφάλου και να δημιουργήσει καρδιακές παθήσεις.
Ακτινοβολία στη δουλειά
Ακόμα και στο δάπεδο της εργασίας υπάρχουν πηγές ακτινοβολίας, που μπορούν να έχουν αρνητική επιρροή στην υγεία σας. Το Ολλανδικό Υπουργείο Κοινωνικών Υποθέσεων και Απασχόλησης αναφέρει: «Οι υπάλληλοι μπορεί κατά τη διάρκεια της εργασίας τους να είναι εκτεθειμένοι σε ηλεκτρομαγνητικά πεδία, τα οποία δημιουργούνται από τη χρήση ηλεκτρονικών υπολογιστών, κινητών τηλεφώνων, τις συσκευές μετάδοσης και τη χρήση μετασχηματιστών ή πομπών».
Πολλοί οργανισμοί και εταιρείες αναγνωρίζουν ότι οι υπάλληλοί τους ταλαιπωρούνται από συμπτώματα κι ενοχλήσεις χωρίς να γνωρίζουν από πού προέρχονται. Συχνά προβλήματα όπως η υπερκόπωση και το στρες, λόγω της ακτινοβολίας είναι πολλές φορές αιτία για να απουσιάσουν απ' την εργασία. Στην Ευρώπη ήδη έχουν κάνει ένα μεγάλο βήμα συνεργασίας ανάμεσα στο γιατρό και τον θεραπευτή ακτινοβολίας. Το νέο αναγκαίο επάγγελμα που δημιουργήθηκε «ο θεραπευτής ακτινοβολίας», δεν κάνει διάγνωση αλλά μέτρηση με ειδικά μηχανήματα, της επιβάρυνσης της ακτινοβολίας στον οργανισμό. Εντοπίζοντας το ποσοστό επιβάρυνσης, γίνεται μια εξισορρόπηση του οργανισμού και προτείνεται η χρήση ειδικών βιοτεχνολογικών προϊόντων μετατροπής και προστασίας ακτινοβολίας, για να συμβάλλουν στη διατήρηση της ζωτικής ενέργειας του οργανισμού.
Τα προϊόντα αυτά λειτουργούν για την προστασία της υγείας σας από την ακτινοβολία από το κινητό, το ασύρματο τηλέφωνο, τον υπολογιστή και την τηλεόραση. Υπάρχουν ειδικά συστήματα προστασίας από την ακτινοβολία για το χώρο του σπιτιού, του σχολείου και οποιουδήποτε εργασιακού χώρου, καθώς και ένα προσωπικό προϊόν προστασίας που λειτουργεί 50cm γύρω και μέσα από το σώμα. Με αυτόν τον τρόπο μπορούν τα κύτταρα ανενόχλητα να επικοινωνούν σωστά (αποφυγή κυτταρικού στρες).
Τα βιοτεχνολογικά προϊόντα δημιουργήθηκαν σύμφωνα με την αρχή του βιοσυντονισμού και αποτελούνται από ένα κύκλωμα ηλεκτρονικών στοιχείων, το οποίο αντιδρά στην ακτινοβολία που προέρχεται από μία ή περισσότερες πηγές. Δονούνται μαζί με την ακτινοβολία (με τη μέθοδο της αντήχησης). Με αυτό τον τρόπο δημιουργούν ένα σταθερό προσωπικό πεδίο, το οποίο τρέφεται από την πηγή/ές ακτινοβολίας. Αυτό το πεδίο χρησιμεύει για την εξομοίωση των επικίνδυνων ακτινοβολιών στον οργανισμό. Μετατρέπεται η γωνιώδης ακτινοβολία σε κυματιστή (sinus) που αναγνωρίζει ο οργανισμός μας ως μη εχθρική.
Το δίκτυο Θεραπευτών Ακτινοβολίας μεγαλώνει σημαντικά σε διάφορες χώρες. Ξεκίνησε στην Ευρώπη και επεκτείνεται τώρα και στην Ελλάδα, με ειδική εκπαίδευση και σεμινάρια στον τομέα «Ακτινοβολία και Υγεία».
Το δίκτυο αυτό ανοίγει ένα νέο δρόμο συνειδητοποίησης «το να ζεις και να εργάζεσαι σ' ένα υγιές περιβάλλον». Επίσης ανοίγει νέους ορίζοντες στον τομέα της εργασίας. Υπολογίζεται κατόπιν έρευνας ότι ως το 2013, η επιβάρυνση της ηλεκτρομαγνητικής ακτινοβολίας στη ζωή μας θα είναι το πρώτο θέμα.
Όποιος μπορεί να δει πίσω απ' αυτό που προσφέρει η τεχνολογία, έχει κάνει άλμα ως προς την προσωπική του υγεία.
Για περισσότερη ενημέρωση:
http://www.youtube.com/watch?v=FSLPSCH3FgQ
Αποτελεί το πιο προχωρημένο στάδιο της χρόνιας φλεβικής ανεπάρκειας και την χειρότερη εξέλιξη μιας φλεβικής θρόμβωσης μετά την πνευμονική εμβολή. Πολύ συχνά εμφανίζεται σε περισσότερα του ενός σημεία του ποδιού, συνήθως στην εσωτερική επιφάνεια της κνήμης και ειδικότερα στο κάτω τριτημόριο αυτής προς τον αστράγαλο.
Συμπτώματα
Σημαντικό γεγονός αποτελεί η αξιολόγηση από τον ασθενή όλων των συμπτωμάτων που προϋπάρχουν του έλκους καθώς και όλων των σταδιακών αλλαγών που βλέπει στην εμφάνιση των ποδιών του: πρησμένα πόδια για πολλά χρόνια, καφεοειδής απόχρωση της κνήμης και του αστραγάλου, κατά περιόδους (συνήθως καλοκαίρι) εμφανίζεται και ερυθρότητα, έντονη φαγούρα, στιλπνότητα του δέρματος (γυαλάδα), εκζεματοειδείς αλλοιώσεις, συχνά εκροή διαυγούς υγρού. Πολλές φορές εκλυτικό αίτιο εμφάνισης του έλκους είναι κάποιος μικροτραυματισμός.
Διάγνωση
Ιδιαίτερα σημαντική είναι η διαφορική διάγνωση του έλκους, δηλαδή η προέλευση της δημιουργίας του, καθώς υπάρχουν και άλλα είδη ελκών στα κάτω άκρα, διαφορετικής αιτιολογίας και με τελείως άλλη πρόγνωση και θεραπεία: αρτηριακά, διαβητικά, νευροπαθητικά κά. Το γεγονός αυτό καθιστά τόσο τον ασθενή όσο και τον γιατρό υπεύθυνους, για την έγκαιρη αναζήτηση ιατρικής βοήθειας τον πρώτο και για την σωστή διάγνωση και θεραπεία τον δεύτερο.
Θεραπεία
Η θεραπεία του φλεβικού έλκους είναι αρχικά συντηρητική και εν συνεχεία μπορεί και χειρουργική. Σκοπός της είναι πρώτα η επούλωση του έλκους και εν συνεχεία η άρση του αιτίου που το δημιούργησε, ώστε να μην επανεμφανιστεί. Σε μερικές περιπτώσεις αποφασίζεται σχεδόν ταυτόχρονα η εφαρμογή συντηρητικής και χειρουργικής θεραπείας, δεν είναι όμως ο κανόνας αλλά η εξαίρεση. Η απόφαση ανήκει στον αγγειοχειρουργό ο οποίος θα αξιολογήσει διάφορες καταστάσεις και θα αποφασίσει τι θα προτείνει στον ασθενή. Η ηλικία, οι δραστηριότητες και τα συνοδά προβλήματα του ασθενούς, το σαφές αίτιο δημιουργίας του έλκους και η ενεργός μόλυνση, παίζουν σημαντικό ρόλο για την σωστή απόφαση.
Συντηρητική αγωγή
- Καθαρισμός του έλκους από νεκρωτικά στοιχεία
- Τοπική αντισηπτική αγωγή
- Τοπική αντιβιοτική αγωγή (αν απαιτείται)
- Ειδικά επιθέματα, αλοιφές και φαρμακευτική αγωγή, κατά κρίση θεράποντος ιατρού
- Ελαστική περίδεση του ποδιού από τα δάκτυλα έως κάτω από το γόνατ
Η παραπάνω διαδικασία πρέπει να διενεργείται τουλάχιστον δύο φορές την εβδομάδα. Ο χρόνος που απαιτείται για την επούλωση του έλκους εξαρτάται κυρίως από το μέγεθος του και την έγκαιρη έναρξη της θεραπείας. Συνήθως απαιτούνται από λίγες εβδομάδες έως και λίγους μήνες. Το γεγονός αυτό απαιτεί την επιμονή και υπομονή του ασθενούς, την εμπιστοσύνη του προς τον γιατρό, καθώς υποβάλλεται σε μια μακρά διαδικασία θεραπείας. Ιδιαίτερα σημαντική είναι η ελαστική περίδεση του σκέλους, με τρόπο τέτοιο ώστε να εφαρμόζεται διαβαθμισμένη συμπίεση.
Χειρουργική θεραπεία
Η χειρουργική θεραπεία εφαρμόζεται κυρίως για:
- την άρση του αιτίου που προκάλεσε το έλκος, με την προϋπόθεση ότι είναι χειρουργικά εφικτή
-
τον ευρύτερο καθαρισμό του έλκους από τα νεκρωτικά στοιχεία που περιέχει και δεν μπορούν να απομακρυνθούν σε επίπεδο εξωτερικού ιατρείου, λόγω του έντονου πόνου του ασθενούς.
Συνεπώς όταν διαπιστωθεί:
-
ανεπάρκεια του επιπολής φλεβικού δικτύου, κυρίως της μείζονος ή/και ελάσσονος σαφηνούς, μπορεί να διενεργηθεί εκτομή αυτής ή συρίκνωσής της με laser
- ανεπάρκεια των διατιτραινουσών φλεβών, μπορεί να διενεργηθεί απολίνωση αυτών
- απόφραξη των εν τω βάθει φλεβών, συνεπεία θρόμβωσής τους, η χειρουργική θεραπεία δεν είναι εφικτή.
Πρόληψη
Είναι ιδιαίτερα σημαντική τόσο για την μη εμφάνιση του έλκους όσο και για την αποφυγή υποτροπής του:
- η χρήση ελαστικών καλτσών επί μακρόν, τόσο σε χρόνια φλεβική ανεπάρκεια όσο και σε εν τω βάθει φλεβική θρόμβωση
- η έγκαιρη αξιολόγηση των συμπτωμάτων και των αλλαγών στην εμφάνιση των ποδιών
- η έγκαιρη χειρουργική θεραπεία των πρωτοπαθών κιρσών
- η αποφυγή μικροτραυματισμών και κνησμού των ποδιών
Η φλεβική ανεπάρκεια είναι από τις πιο συχνές παθήσεις των γυναικών σε ποσοστό 45-50% και των ανδρών σε ποσοστό 20-25%. Όπως έλεγαν και στην αρχαιότητα, είναι το τίμημα της όρθιας στάσης του ανθρώπου σε αντίθεση με τα όντα του ζωικού βασιλείου. Τα προαναφερθέντα ποσοστά αυξάνονται σε μεγάλο ποσοστό μετά την πέμπτη δεκαετία της ζωής.
Τι είναι η φλεβική ανεπάρκεια;
Οι φλέβες είναι τα αγγεία που επιστρέφουν το οξυγονωμένο αίμα από τα κάτω άκρα στην καρδιά. Όταν τα τοιχώματα των φλεβών χαλαρώνουν, τότε αυτές διογκώνονται, αποκτούν ελικώσεις, και ονομάζονται κιρσοί. Το φαινόμενο των κιρσών εμφανίζεται περισσότερο στα κάτω άκρα, γι' αυτό και χρειάζεται θεραπεία.
Τα τελευταία χρόνια έχουμε διαπιστώσει ότι ένα 20% των ανθρώπων γεννιούνται με έλλειψη των βαλβίδων της κοιλιάς (λαγονίων φλεβών). Αυτός είναι ένας σημαντικός λόγος, που νέοι ασθενείς 20-30 ετών πάσχουν από εξεσημασμένους κιρσούς.
Οι φλέβες των ποδιών χωρίζονται σε επιφανειακές (επιπολής) και εσωτερικές (εν τω βάθει). Οι επιφανειακές φλέβες βρίσκονται σχεδόν κοντά στο δέρμα και είναι αυτές που δημιουργούν τους κιρσούς.
Μια τρίτη κατηγορία φλεβών είναι αυτές που ενώνουν τις επιφανειακές με τις εν τω βάθει. Ονομάζονται διατιτρώσες και όταν ανεπαρκούν, προκαλούν και αυτές κιρσούς.
Και τα τρία αυτά συστήματα φλεβών συμβάλλουν στην επαναφορά του αίματος στην καρδιά.
Ποιες είναι οι αιτίες της φλεβικής ανεπάρκειας;
Πολλές θεωρίες έχουν διατυπωθεί αλλά σύμφωνα με τη βασικότερη, οι ελαττωματικές ή κατεστραμμένες βαλβίδες ευθύνονται για την εμφάνιση των κιρσών.
Μερικοί άνθρωποι γεννιούνται με ελαττωματικό τοίχωμα φλεβών, άλλοι με λιγότερες βαλβίδες και ένα ποσοστό 20% χωρίς καθόλου βαλβίδες, όπως προαναφέραμε.
Έτσι, λοιπόν, όταν κάποιος με τα προβλήματα αυτά στέκεται όρθιος, το αίμα παλινδρομεί στο επιφανειακό δίκτυο και λιμνάζει αντί να πηγαίνει προς τη καρδιά. Επίσης από το εν τω βάθει δίκτυο, το αίμα περνάει μέσα από τις ανεπαρκούσες διατιτρώσες φλέβες ξανά στο επιφανειακό δίκτυο. Έτσι η πίεση αυξάνεται περισσότερο και οι κιρσοί επιδεινώνονται.
Υπάρχουν και άλλοι παράγοντες που συμβάλλουν στη φλεβική ανεπάρκεια. Αυτοί είναι:
- η εγκυμοσύνη (λόγω της πίεσης των φλεβών της κοιλιάς).
- η λήψη ορμονών και αντισυλληπτικών, που χαλαρώνουν τα τοιχώματα των φλεβών.
- η παρατεταμένη ορθοστασία.
- η παχυσαρκία.
- η κληρονομικότητα.
- η χρόνια δυσκοιλιότητα.
- η χρόνια άρση βάρους (σε διάφορα επαγγέλματα) αυξάνουν την ενδοκοιλιακή πίεση.
- η ηλικία (η συχνότητα των κιρσών σε ηλικίες μικρότερες των 50 ανέρχεται στο 31%, ενώ ξεπερνά το 70% μετά το πεντηκοστό έτος της ηλικίας). Η συχνότητα της εν τω βάθει φλεβικής θρόμβωσης αυξάνει με την ηλικία και είναι πέντε φορές μεγαλύτερη συγκριτικά με τη συχνότητα που παρατηρείται σε νεότερα άτομα.
- η μειωμένη σωματική δραστηριότητα οδηγεί στην αδρανοποίηση της μυϊκής αντλίας, της γαστροκνημίας με αποτέλεσμα την στάση του αίματος στα κάτω άκρα. Το καθημερινό πρόγραμμα του σύγχρονου ανθρώπου (καθιστική εργασία, πολλή τηλεόραση, ελάχιστο βάδισμα) οδηγεί σε θρομβώσεις. Παρόμοιες είναι και οι θρομβώσεις μετά από πολύωρα αεροπορικά ταξίδια.
Συμπτώματα των κιρσών
Τα συμπτώματα των κιρσών περιλαμβάνουν:
- Πρήξιμο.
- Οίδημα.
- Πόνο.
- Βαριά άκρα.
- Καυσαλγίες.
- Αίσθημα τάσεως.
- Κνησμό (φαγούρα).
- Νυχτερινές κράμπες.
- Αιμωδίες (μουδιάσματα).
Οι παραπάνω ενοχλήσεις επιδεινώνονται συνήθως ύστερα από μακρά καθιστική θέση, τις βραδινές ώρες, στην αρχή κάθε ζεστής εποχής, πριν από την περιόδου και κατά την εγκυμοσύνη.
Διάγνωση της Φλεβικής Ανεπάρκειας
Το ιστορικό και η κλινική εξέταση βοηθούνε στη διάγνωση όπως και ο έλεγχος με ντόπλερ-υπέρηχο.
Η επόμενη σημαντική εξέταση είναι το έγχρωμο υπερηχογράφημα το λεγόμενο triplex, που μας δίνει πολλές πληροφορίες και αποδεικνύει την ύπαρξη ή όχι θρόμβωσης στις βαθύτερες φλέβες. Επίσης η μαγνητική φλεβογραφία είναι άλλη μια σημαντική εξέταση.
Θεραπευτική αντιμετώπιση
Α) Συντηρητική αγωγή
Εφαρμόζεται στα αρχικά στάδια της φλεβικής ανεπάρκειας. Περιλαμβάνει:
- Φλεβοτονικά φάρμακα.
- Αντιοιδηματώδη φάρμακα.
- Ελαστικές κάλτσες ή καλσόν διαβαθμισμένης συμπίεσης.
- Απώλεια βάρους.
- Καθημερινή άσκηση (τρέξιμο, ποδήλατο, κολύμβηση κ.α) αλλά όχι γυμναστική με βάρη, που επιδεινώνει τη φλεβική ανεπάρκεια.
Β) Επεμβατική θεραπεία με ενδοφλέβιο laser (διοδικό laser 1470 nm ELVeS)
Η μορφολογία των κιρσών και η βαρύτητα της πάθησης, καθορίζουν το είδος της θεραπείας. Η αφαίρεση της πάσχουσας φλέβας (σαφηνεκτομή) ανήκει πλέον στο παρελθόν καθώς οι ενδείξεις της είναι ελάχιστες (π.χ. θρόμβωση της σαφηνούς φλέβας, διάμετρος φλέβας άνω των 3 εκατοστών).
Η πλέον σύγχρονη, ανώδυνη και αναίμακτη μέθοδος είναι η θεραπεία των κιρσών με το ενδοαϋλικό laser ELVeS 1470 nm. Τα ποσοστά επιτυχίας κυμαίνονται από 95-99% σε σχέση με τη κλασική ανοιχτή χειρουργική, που δεν ξεπερνούσε το 65-70%.
Με τη χρήση εξελιγμένων οπτικών ινών και με διαδερμική είσοδο στη φλέβα, εφαρμόζεται θερμική ακτινοβολία που κλείνει την ανεπαρκούσα, συρρικνώνει το φλεβικό τοίχωμα και σταματά την παλινδρόμηση του αίματος. Απαραίτητη είναι η ύπαρξη υπερηχογραφικού μηχανήματος (triplex) για την εφαρμογή της τεχνικής.
Γίνεται και με τοπική αναισθησία ενώ η συνολική ιατρική πράξη διαρκεί 50-60 λεπτά κατά την οποία:
- Δεν πραγματοποιούνται τομές.
- Η τεχνική έχει άριστο αισθητικό αποτέλεσμα.
- Ο ασθενής δεν χρειάζεται παυσίπονα.
- Επιστρέφει στην εργασία σε 3-4 μέρες. Η παραμονή στο νοσοκομείο διαρκεί λίγες ώρες.
Πλεονεκτήματα της θεραπείας με το laser ELVeS:
- Είναι ελάχιστα επεμβατική μέθοδος.
- Πραγματοποιείται με τη χρήση τοπικής αναισθησίας.
- Προξενεί ελάχιστη δυσφορία.
- Δεν αφήνει ουλές.
- Ελαχιστοποιεί το ενδεχόμενο μολύνσεων και μετεγχειρητικού πόνου.
- Μειώνει εξαιρετικά τον χρόνο ίασης.
- Μετά τη θεραπεία, ο ασθενής μπορεί να επιστρέψει άμεσα στις κανονικές του δραστηριότητες.
Ευρυαγγείες
Οι ευρυαγγείες είναι γενικά μικρές φλέβες οι οποίες εμφανίζονται σε διάφορα σημεία των σκελών, ιδίως του γυναικείου φύλου. Τα σημεία αυτά βρίσκονται στην έσω και έξω επιφάνεια των μηρών και στην έξω επιφάνεια των κνημών.
Φυσικά οι ευρυαγγείες εμφανίζονται και στο πρόσωπο ανδρών και γυναικών, κυρίως στη μύτη και γύρω από αυτήν, είναι τριχοειδείς κόκκινου χρώματος. Στα κάτω άκρα εμφανίζονται με χρώμα κόκκινο αλλά και σκούρο μπλε, έτσι ώστε να τις χαρακτηρίζουμε με διάφορα ονόματα (τριχοειδείς, αραχνοειδείς, θυσανοειδείς κ.λπ.). Οι ευρυαγγείες έχουν πολυπαραγοντική αιτία. Αλήθεια για ποιο λόγο εμφανίζονται τόσο έντονα στις γυναίκες; Γιατί κάποιες ασθενείς δεν μπορούν ν' απαλλαγούν από αυτές;
Η καθιστική ζωή, η παρατεταμένη ορθοστασία, η κληρονομικότητα και η εγκυμοσύνη αποτελούν τις πιο γνωστές αιτίες. Υπάρχουν όμως και άλλες λιγότερο γνωστές αλλά σημαντικές όπως η αυξημένη ευαισθησία των υποδοχέων του δέρματος στις γυναικείες ορμόνες, τα οιστρογόνα. Γι' αυτό βλέπουμε να διογκώνονται οι ευρυαγγείες σε ορμονικές διαταραχές, σε γυναικολογικά προβλήματα, σε χρήση ορμονών ή αντισυλληπτικών.
Φυσικά το καλοκαίρι με την ζέστη και την έκθεση στον ήλιο οι ευρυαγγείες γίνονται εντονότερες. Ποιο σπάνιες αιτίες είναι οι μικροτραυματισμοί των κάτω άκρων, η κακή διατροφή και η χρήση διάφορων μηχανημάτων σε ινστιτούτα αδυνατίσματος (για κυτταρίτιδα, σύσφιξη κλπ.). Στα σημεία που τραυματίζεται κανείς δημιουργείται μικροαγγειογένεση και ευρυαγγείες εκεί που δεν υπήρχαν. Α
υτό είναι ένα γεγονός που το αναφέρουν αρκετές γυναίκες. Όταν οι ευρυαγγείες συρρέουν κατά πολλές, μπορεί να προκαλέσουν πόνο ή αίσθημα βάρους, διότι συνδέονται με το δίκτυο επιπολής μέσω μεγαλύτερων φλεβών όπου και τροφοδοτούνται. Η θεραπεία τους γίνεται στο ιατρείο και χρειάζεται κατά μέσο όρο 5-8 συνεδρίες, αναλόγως της βαρύτητας και της έκτασης των ευρυαγγειών. Ο αγγειοχειρουργός πρέπει να είναι γνώστης όλων των μεθόδων για να έχει τα καλύτερα αποτελέσματα.
Χρησιμοποιούμε τις μικροσκληρυντικές ενέσεις για τις μεγαλύτερες φλέβες και το laser για τις μικρές τριχοειδείς και αραχνοειδείς ευρυαγγείες. Το laser τα τελευταία χρόνια έχει βοηθήσει πολύ στη θεραπεία με δύο τρόπους: είτε επιδερμικά για τις πολύ μικρές ευρυαγγείες που είναι μικρότερες και από την πολύ μικρή βελόνα, και διαδερμικά με την χρήση λεπτής οπτικής ίνας 200mm.
Με το συνδυασμό και των τριών αυτών τεχνικών η επιτυχία ξεπερνά το 90%-γεγονός πολύ σημαντικό, δεδομένου ότι μόνο η μία μέθοδος δεν φτάνει σε επιτυχία το 30%.
Οι συνεδρίες γίνονται συνήθως μία φορά την εβδομάδα, αποφεύγουμε τους μήνες Ιούλιο και Αύγουστο λόγω της ζέστης. Η θεραπεία χρειάζεται υπομονή από γιατρό και ασθενή και τα καλύτερα αποτελέσματα φαίνονται μετά από 1-2 μήνες αναλόγως με την επιδερμίδα. Μετά χρειάζεται να γίνεται μια παρακολούθηση και «συντήρηση» κάθε 4-5 χρόνια με 1-2 συνεδρίες για να διατηρείται έτσι το καλό αποτέλεσμα, γιατί μην ξεχνάμε ότι το σώμα δεν θα σταματήσει να παράγει ευρυαγγείες καθώς είναι πολυπαραγοντική η αιτία τους. Πολύ σημαντικό είναι ότι τα πόδια ανακουφίζονται και δεν είναι βαριά όπως πριν, μετά από μια τέτοια θεραπεία. Γι' αυτό η έγκαιρη αντιμετώπιση είναι πρωταρχικής σημασίας.
Θεραπεία Ελκών
Το έλκος είναι μια δυσάρεστη κατάσταση των κάτω άκρων με κοινωνικοοικονομικές επιπτώσεις όχι μικρές.
Η φλεβική ανεπάρκεια τελευταίου σταδίου μπορεί να προκαλέσει έλκος, το οποίο αποκαλείται «άτονο». Εμφανίζεται συνήθως στην έσω επιφάνεια του κάτω τμήματος της κνήμης, πάνω από το σφυρό. Υπάρχουν όμως και άλλες ασυνήθιστες θέσεις όπως στην έξω επιφάνεια της κνήμης. Μετά από θρόμβωση επίσης μπορεί να εμφανιστεί έλκος μετά από χρόνια.
Ένα νέο «όπλο» υπάρχει στη φαρέτρα μας για τη ταχύτερη αντιμετώπιση αυτών των ελκών. Αυτό είναι το laser ELVeS 1470nm , το οποίο χρησιμοποιούμε όχι μόνο για τα άτονα έλκη αλλά και τα έλκη λόγω αγγειΐτιδας τα οποία είναι ιδιαίτερα δύσκολα στη θεραπεία τους, και τελευταία για τα διαβητικά και νευροπαθητικά έλκη.
Η θεραπεία με το laser γίνεται σε εξωνοσοκομειακή βάση και μπορεί να αποφευχθούν επεμβάσεις κάλυψης του έλκους με μοσχεύματα.
Προτιμούμε 1 θεραπεία την εβδομάδα με χαμηλής ισχύος ενέργεια και χαμηλό pulse duration ανάλογα με την αντοχή του ασθενούς. Ακόμα και άτονο έλκος 4,5 ετών σε ασθενή που υποβλήθηκε σε χειρουργείο «κάλυψης» με δερματικό μόσχευμα και το απέρριψε , επουλώθηκε σε 4 μήνες με laser.
Η θεραπεία είναι ανώδυνη, προκαλώντας φωτοδιέγερση και ενεργοποιώντας τους ινοβλάστες παράγεται σταδιακά νέος ιστός, επιθηλιακός, ο λεγόμενος ινώδης ιστός, συντελώντας έτσι στην «φυσική» επούλωση του έλκους, όσο μεγάλης έκτασης κι αν είναι.
Εννοείται πως μαζί με το laser αντιμετωπίζουμε το πρόβλημα και την αιτία που το δημιουργεί, με φάρμακα, ελαστική περίδεση, έλεγχος του σακχάρου και ρύθμιση, επουλωτικές αλοιφές κλπ., έτσι ώστε να υπάρχει μια συνολική και οργανωμένη θεραπεία.
Γράφει: Έλλη Παπαδόδημα, Ενδοκρινολόγος, Διευθύντρια Κέντρου Ενδοκρινολογίας, Διαβήτη και Μεταβολισμού, Ευρωκλινική Αθηνών
Ο πρωτοπαθής υπερπαραθυρεοειδισμός είναι μια «αθόρυβη», «σιωπηρή» και παραγνωρισμένη ενδοκρινοπάθεια που αφορά τους παραθυρεοειδείς αδένες. Οι αδένες αυτοί, όπως συμβαίνει και με όλους τους άλλους αδένες, κάποιες φορές αρχίζουν να υπερλειτουργούν εκκρίνοντας περισσότερη ορμόνη απ' όση χρειάζεται ο οργανισμός. Η ορμόνη που εκκρίνουν οι παραθυρεοειδείς αδένες ονομάζεται παραθορμόνη.
Πριν από λίγα χρόνια νομίζαμε ότι η πάθηση αυτή ήταν πολύ σπάνια και η διάγνωσή της μπορούσε να γίνει μόνον όταν τα συμπτώματά της γίνονταν πολύ σοβαρά. Τα τελευταία, όμως, χρόνια, ο συχνός έλεγχος –κυρίως στις γυναίκες– για την οστεοπόρωση οδήγησε στην ανακάλυψη ολοένα και περισσότερων περιστατικών με αυξημένη παραθορμόνη. Έτσι, σήμερα η διάγνωση της ενδοκρινοπάθειας αυτής γίνεται πολύ συχνότερα, με αποτέλεσμα ο πρωτοπαθής υπερπαραθυρεοειδισμός να είναι η τρίτη πιο συχνή ενδοκρινοπάθεια μετά το διαβήτη και τις θυρεοειδοπάθειες. Είναι πιο συχνή στις γυναίκες απ' ό,τι στους άνδρες (3/1) και η ηλικία της εμφάνισής της είναι τα 50-70 χρόνια.
Τι είναι όμως οι παραθυρεοειδείς αδένες;
Είναι τέσσερις (καμιά φορά περισσότεροι) πολύ μικροί αδένες, που βρίσκονται μπροστά στο λαιμό, ακριβώς πίσω από τον θυρεοειδή αδένα. Σπάνια κάποιος απ' αυτούς μπορεί να βρεθεί σε άλλη θέση (έκτοπα). Οι αδένες αυτοί εκκρίνουν την παραθορμόνη που είναι υπεύθυνη, μαζί με τη βιταμίνη D, για τη διατήρηση της ισορροπίας του ασβεστίου στο αίμα και στους άλλους ιστούς του σώματος (ομοιόσταση ασβεστίου).
Στην περίπτωση του πρωτοπαθούς υπερπαραθυρεοειδισμού ένας ή περισσότεροι απ' αυτούς τους αδενίσκους για κάποιο λόγο μεγαλώνουν, υπερλειτουργούν και εκκρίνουν περισσότερη παραθορμόνη, με αποτέλεσμα την αύξηση του ασβεστίου στο αίμα.
Οι αιτίες που κάνουν τους παραθυρεοειδείς να μεγαλώνουν είναι πολλές. Φαίνεται, όμως, πως η κύρια διαταραχή εντοπίζεται στο γεγονός ότι έχει χαλάσει ένας πολύ ευαίσθητος ρυθμιστικός μηχανισμός που υπάρχει ανάμεσα στο ασβέστιο και την παραθορμόνη, κάτι σαν «θερμοστάτης» δηλαδή. Φυσιολογικά, η έκκριση της παραθορμόνης ρυθμίζεται αυστηρά από το ασβέστιο του αίματος.
Αν το ασβέστιο ελαττωθεί, εκκρίνεται περισσότερη παραθορμόνη, ενώ όταν αυξηθεί, ελαττώνεται η έκκριση της παραθορμόνης. Στον πρωτοπαθή υπερπαραθυρεοειδισμό χαλάει αυτός ο «θερμοστάτης» και οι παραθυρεοειδείς δεν αντιλαμβάνονται την αύξηση του ασβεστίου στο αίμα και συνεχίζουν να παράγουν παραθορμόνη. Το γεγονός αυτό οδηγεί σε μεγαλύτερη αύξηση του ασβεστίου, αφού η ορμόνη αυτή αυξάνει το ασβέστιο στο αίμα με κάθε τρόπο.
Έτσι, η αυξημένη παραθορμόνη δρα στα οστά και αυξάνει την οστική απορρόφηση κινητοποιώντας το ασβέστιο προς το αίμα, το έντερο και αυξάνει την απορρόφηση του ασβεστίου στα νεφρά, όπου προκαλεί στην αρχή κατακράτηση ασβεστίου και αργότερα (όταν έχει αυξηθεί πολύ το ασβέστιο στο αίμα) μεγάλη αποβολή ασβεστίου στα ούρα και νεφρολιθίαση.
Το αυξημένο πια ασβέστιο προκαλεί σοβαρά προβλήματα σε όλες τις λειτουργίες του οργανισμού, αφού αυτό είναι ο κύριος ρυθμιστής της απαραίτητης ηλεκτρικής ενέργειας για το νευρικό σύστημα και τους μυς, γι' αυτό και η συγκέντρωσή του στο αίμα πρέπει να διατηρείται σε αυστηρά καθορισμένα όρια (8,5 - 10,2 mg/dl).
Πρωτοπαθής Υπερπαραθυρεοειδισμός
Αιτιολογία
Πολλαπλά αδενώματα ..........................1%
Καρκίνωμα ...........................................0,5%
Έκτοπη θέση .......................................…10%
Μια άλλη αιτία που εμπλέκεται στην υπερέκκριση της παραθορμόνης είναι η ανεπάρκεια της βιταμίνης D, η οποία προκαλεί πτώση του ασβεστίου και συνεχή διέγερση των παραθυρεοειδών για παραγωγή παραθορμόνης, με αποτέλεσμα την υπερπλασία των παραθυρεοειδών. Θα πρέπει να τονίσουμε ότι ανεπάρκεια της βιταμίνης D παρατηρείται σε μεγάλο ποσοστό κυρίως στα ηλικιωμένα άτομα, ακόμη και σε χώρες με σημαντική ηλιοφάνεια, όπως η χώρα μας. Αυτός είναι ο κύριος λόγος που, όταν προσδιορίζουμε ασβέστιο και παραθορμόνη στις γυναίκες μετά την εμμηνόπαυση, βρίσκουμε αυξημένη παραθορμόνη και φυσιολογικό ή και χαμηλό ασβέστιο στο αίμα. Όταν, λοιπόν, ο ένας από τους παραθυρεοειδείς μεγαλώνει, τότε έχουμε ένα αδένωμα παραθυρεοειδούς – αυτή είναι και η συχνότερη αιτία του πρωτοπαθούς υπερπαραθυρεοειδισμού. Σπάνια μπορεί να έχουμε δύο ή περισσότερους παραθυρεοειδείς μεγαλύτερους, δηλαδή πολλαπλά αδενώματα, κάποιες φορές όμως έχουμε υπερπλασία όλων των παραθυρεοειδών. Πολύ σπάνια μπορεί να έχουμε καρκίνο των παραθυρεοειδών.
Τα συμπτώματα που εμφανίζει ένας ασθενής που πάσχει από πρωτοπαθή υπερπαραθυρεοειδισμό οφείλονται κατά κύριο λόγο στην υπερασβεστιαιμία και αφορούν νεφρούς, οστά, καρδιαγγειακό, γαστρεντερικό, κεντρικό νευρικό σύστημα κ.ά. (πίνακας 1)
Πίνακας 1
Κλασικά Συμπτώματα
Κόπωση ...................................Υπέρταση
Αδυναμία ................................Καρδιολογικά προβλήματα
Εξάντληση ..............................Νεφρολιθίαση
Κατάθλιψη ..............................Οστεοπόρωση
Δίψα .......................................Φαιοί όγκοι
Πολυουρία .............................Ουρική Αρθρίτιδα
Νυκτουρία ..............................Ελκοπάθεια
Δυσκοιλιότητα ........................Παγκρεατίτιδα
Μυοσκελετικοί πόνοι ..............Νευροψυχικές εκδηλώσεις
Η θορυβώδης εμφάνιση με νεφρολιθίαση, αιματουρία, κολικούς των νεφρών, πόνους στο στομάχι, κατάγματα, έντονη μυϊκή αδυναμία, δυσκοιλιότητα, σοβαρές νευροψυχικές διαταραχές κ.ά. ήταν η τυπική κλινική εικόνα ασθενούς με πρωτοπαθή υπερπαραθυρεοειδισμό. Αυτά που αναφέρονται στον πίνακα 1 είναι τα κλασικά συμπτώματα ενός ασθενούς με πρωτοπαθή υπερπαραθυρεοειδισμό.
Σήμερα, όμως, το 80% των ασθενών στους οποίους ανακαλύπτουμε αυξημένη παραθορμόνη και ασβέστιο δεν έχουν συμπτώματα, παρά το ότι έχουν πρωτοπαθή υπερπαραθυρεοειδισμό.
Αυτό κατά πάσα πιθανότητα συμβαίνει επειδή η μέτρηση του ασβεστίου και της παραθορμόνης έχει γίνει ρουτίνα και επιτρέπει την πολύ πρώιμη διάγνωση της πάθησης. Παρ' όλα αυτά, και σ' αυτούς τους ασθενείς μπορεί, με πολύ προσεκτική κλινική εξέταση, να διαπιστώσουμε ήπια, συνηθισμένα, κοινότυπα ενοχλήματα που συνήθως περνούν απαρατήρητα και δεν αξιολογούνται. Τέτοια ενοχλήματα είναι: απώλεια ενέργειας, αίσθημα συνεχούς κόπωσης, κακουχία, αδιαφορία, αδυναμία συγκέντρωσης, διαταραχές της μνήμης, αϋπνία, υπνηλία, κατάθλιψη, ευερεθιστότητα, νευρικότητα, μυαλγίες, μϋική αδυναμία, ελάττωση της σεξουαλικής δραστηριότητας, κεφαλαλγία, υπέρταση, αρρυθμίες, γαστρικές ενοχλήσεις, λέπτυνση και πτώση των μαλλιών, νεφρολιθίαση, οστεοπενία, οστεοπόρωση, κατάγματα κ.λπ. Τα ενοχλήματα αυτά εξαφανίζονται μετά τη θεραπεία.
Η διάγνωση του πρωτοπαθούς υπερπαραθυρεοειδισμού γίνεται με τη μέτρηση του ασβεστίου και της παραθορμόνης στο αίμα. Από τη στιγμή, όμως, που θα γίνει αυτή η διάγνωση, θα πρέπει να εντοπίσουμε τη βλάβη και να διαπιστώσουμε αν πρόκειται για αδένωμα, πολλαπλά αδενώματα ή υπερπλασία. Το υπερηχογράφημα των παραθυρεοειδών, το σπινθηρογράφημα, η αξονική και η μαγνητική τομογραφία του τραχήλου είναι εξετάσεις που μπορεί να αποκαλύψουν τι συμβαίνει με τους παραθυρεοειδείς αδένες – αλλά όχι πάντα.
Η κλασική αντιμετώπιση και θεραπεία του πρωτοπαθούς υπερπαραθυρεοειδισμού είναι η εγχείρηση και αφαίρεση του πάσχοντος ή των πασχόντων παραθυρεοειδών. Επειδή πριν από την εγχείρηση δεν είναι πάντα εύκολο να εντοπισθεί ποιος ή ποιοι από τους παραθυρεοειδείς πάσχουν, ο ρόλος ενός πολύ εξειδικευμένου και έμπειρου χειρουργού είναι καθοριστικός.
Για τις περιπτώσεις όμως του «ασυμπτωματικού» πρωτοπαθούς υπερπαραθυρεοειδισμού δεν είναι πάντα απαραίτητη η εγχείρηση. Αυτό που χρειάζεται είναι παρακολούθηση και φαρμακευτική αγωγή που στοχεύει στη διατήρηση φυσιολογικών τιμών ασβεστίου στο αίμα.
Φάρμακα που μπορεί να χρησιμοποιηθούν για το σκοπό αυτό είναι η καλσιτονίνη, τα διφωσφονικά και πιθανώς τα ασβεστιομιμητικά, τα οποία χορηγούνται στον δευτεροπαθή υπερπαραθυρεοειδισμό και έχουν δοκιμαστεί με ικανοποιητικά αποτελέσματα και στον πρωτοπαθή υπερπαραθυρεοειδισμό.
Ένα πολύ σημαντικό μέτρο είναι να δοθούν σωστές οδηγίες στους ασθενείς, όπως το να πίνουν πολλά υγρά ώστε να αποφεύγεται η αφυδάτωση που προκαλεί η υπερασβεστιαιμία, να αποφεύγουν φάρμακα που αυξάνουν το ασβέστιο, όπως κάποια διουρητικά, και να διατηρούνται σε καλή φυσική κατάσταση με κάποια δραστηριότητα. Σημαντική είναι επίσης η μέτρια πρόσληψη –όχι η αποφυγή– ασβεστίου (750 mg/ημέρα), καθώς και βιταμίνης D (400 IU VitD/ημέρα).
Διευθύντρια Κέντρου Ενδοκρινολογίας, Διαβήτη και Μεταβολισμού
Οι αιµορροΐδες µας ταλαιπωρούν και ενίοτε απειλούν την υγεία µας. Για πολλούς είναι µια πάθηση ταµπού, αυτή η άποψη συνήθως είναι αποτέλεσµα κακής πληροφόρησης.
ΑΙΤΙΟΛΟΓΙΑ
Διάφοροι µηχανισµοί έχουν προταθεί για να εξηγηθεί η εµφάνιση της αιµορροϊδικής νόσου. Η νόσος κάνει την εµφάνισή της όταν ο υποκείµενος ιστός, που στηρίζει τις εσωτερικές αιµορροΐδες και τις κρατά στη θέση τους, διαταθεί και χαλαρώσει (µηχανικοί παράγοντες), όταν υπάρξει διαταραγµένη φλεβική ροή στην περιοχή ή αυξηµένη ροή αίµατος στα σπλάχνα (αιµοδυναµικοί παράγοντες). Οι διάφορες θεωρίες δεν αποκλείουν η µια την άλλη και είναι σαφές ότι στην παθογέννεση εµπλέκονται περισσότεροι του ενός παράγοντες.
ΣΥΜΠΤΩΜΑΤΑ
Η αιµορροϊδοπάθεια εµφανίζεται µε τα εξής συµπτώµατα:
- Αιµορραγία. Σχετίζεται µε την αφόδευση. Πρόκειται για αίµα ζωηρού κόκκινου χρώµατος, µη αναµεµιγµένου µε τα κόπρανα. Συνήθως εµφανίζεται αµέσως µετά την αφόδευση σε ποσότητα που µπορεί να είναι από µόλις αντιληπτή στο χαρτί της τουαλέτας, έως εµφανής ακόµα και στη λεκάνη οπότε µπορεί να εµφανισθεί σιδηροπενική αναιµία. Αιµορραγία από το κατώτερο γαστρεντερικό σύστηµα δεν προκαλείται µόνον από αιµορροΐδες, αλλά και από άλλες καλοήθεις ή κακοήθεις παθήσεις όπως π.χ. κολίτιδα, πολύποδες, εκκολπώµατα και καρκίνος του παχέος εντέρου.
- Διόγκωση και πρόπτωση. Η διόγκωση των εσωτερικών αιµορροΐδων και η εµφάνισή τους έξω από τον πρωκτό (πρόπτωση) µπορεί να γίνει αντιληπτή και από τον ίδιο τον ασθενή ως µάζα που προπίπτει κατά την αφόδευση.
- Μπορεί επίσης να προκαλεί αίσθηµα δυσφορίας που περιγράφεται και ως επιθυµία για αφόδευση ή αίσθηµα πληρότητας ή και βάρους στον πρωκτό.
- Έκκριση. Πρόκειται για υδαρή ή βλεννώδη έκκριση που µπορεί να λεκιάζει το εσώρουχο.
- Κνησµός και ερεθισµός του δακτυλίου. Συνήθως συσχετίζεται µε την ύπαρξη πρόπτωσης και εκκρίσεως λόγω ερεθισµού της περιοχής.
- Πόνος. Οι εσωτερικές αιµορροΐδες δεν πονούν, παρά µόνο όταν σχετίζονται µε θρόµβωση ή ραγάδα. Η θρόµβωση εξωτερικής αιµορροΐδας προκαλεί συνήθως σηµαντικού βαθµού πόνο και εµφανίζεται σαν µία µελανή επώδυνη ψηλαφητή µάζα ακριβώς έξω από τον δακτύλιο του πρωκτού. Θεραπεύεται µε φάρµακα και υποµονή για λίγες µέρες µέχρι να απορροφηθεί µόνος του ο θρόµβος και να περάσει ο πόνος. Σε ασθενείς µε πολύ έντονο άλγος, µπορεί να γίνει αφαίρεση του θρόµβου µε τοπική αναισθησία, πράγµα που έχει άµεση ανακούφιση του πόνου.
ΤΑΞΙΝΟΜΗΣΗ
Η αιµορροϊδοπάθεια κατατάσσεται σε τέσσερεις βαθµούς (στάδια).
- 1ου βαθµού: παρουσία αιµορραγίας, µη ορατές αιµορροΐδες.
- 2ου βαθµού: παρουσία αιµορραγίας, έκκρισης, κνησµού. Παρουσία προπτώσεως των αιµορροΐδων κατά την κένωση, που ανατάσσεται από µόνη της µε το τέλος της κενώσεως.
- 3ου βαθµού: παρουσία αιµορραγίας, µεγαλύτερου βαθµού εκκρίσεως και κνησµού. Η πρόπτωση που παρουσιάζεται δεν ανατάσσεται από µόνη της παρά µόνο µε υποβοήθηση µε το χέρι του ασθενή.
- 4ου βαθµού: Η αιµορραγία, η έκκριση και ο κνησµός παρουσιάζεται όπως και στο 3ο στάδιο. Πιθανή είναι η ύπαρξη πόνου. Η πρόπτωση είναι πια µόνιµη και δεν ανατάσσεται ούτε χειροκίνητα.
ΚΙΝΔΥΝΟΙ ΚΑΙ ΠΡΑΓΜΑΤΙΚΟΤΗΤΑ
Η άγνοια και o φόβος οδηγούν πολλές φορές τον ασθενή στο να αποκρύπτει το πρόβληµα από τον ιατρό. Αποδίδει δε, αυθαίρετα, οποιοδήποτε σύµπτωµα από την περιοχή του πρωκτού σε αιµορροϊδοπάθεια µε αποτέλεσµα πιθανούς κινδύνους από τη µη έγκαιρη διάγνωση άλλων πιο σοβαρών παθήσεων.
Πρέπει να γίνει απόλυτα κατανοητό ότι για να διαγνωσθεί η αιµορροϊδοπάθεια, είναι απαραίτητη η εξέταση του ασθενούς από ιατρό. Δεν σχετίζονται όλα τα συµπτώµατα από τον πρωκτό µε τις αιµορροΐδες, όλα τα παραπάνω, µπορούν να υπάρξουν και σε πληθώρα άλλων νόσων, πολλές φορές πολύ πιο επικίνδυνων. Ένα ακριβές ιατρικό ιστορικό, η κλινική εξέταση και ο έλεγχος του εντέρου µπορεί να γλυτώσουν τον ασθενή από µεγάλη ταλαιπωρία αλλά και κινδύνους.
ΕΠΙΒΑΡΥΝΤΙΚΟΙ ΠΑΡΑΓΟΝΤΕΣ
Η πυροδότηση των συµπτωµάτων γίνεται κυρίως από διαταραχές της εντερικής λειτουργίας, δυσκοιλιότητα και παραµονή στην τουαλέτα (προσπάθειες αφόδευσης) για περισσότερο από πέντε λεπτά, τη διάρροια,την εγκυµοσύνη και τη γέννα. Είναι βέβαιο ότι η παρατεταµένη ορθοστασία ήκαθιστική ζωή, το άγχος, η χρήση οινοπνεύµατος και καρυκευµάτων, ηιδιοσυγκρασία του ασθενούς, επιβαρύνουν την κατάσταση. Θεωρείται ότι καικληρονοµικοί παράγοντες ενέχονται στην παθογένειά τους.
ΑΝΤΙΜΕΤΩΠΙΣΗ
Πρόληψη µε:
- την αύξηση των φυτικών ινών στη διατροφή (πράσινα λαχανικά, χόρτα, ψύλιο, προϊόντα δηµητριακών ολικής αλέσεως, κλπ )
- τη µείωση των τροφών που µπορεί να δράσουν ερεθιστικά (καρυκεύµατα, οινόπνευµα, καφεΐνη )
- την αύξηση πρόσληψης υγρών
- τη σωµατική άσκηση (κίνηση)
- τη ρύθµιση των κενώσεων σε καθηµερινή βάση
Θεραπεία µε:
- τη χρήση (σύµφωνα µε τις οδηγίες του ιατρού) φαρµακευτικών σκευασµάτων για τοπική εφαρµογή (αλοιφών), ή για λήψη από το στόµα
- επεµβατικές µεθόδους όπως σκληρυντικές ενέσεις, φωτοπηξία (LASER)
- την εφαρµογή ελαστικών δακτυλίων
- την κλασική χειρουργική αιµορροϊδεκτοµή (Milligan-Morgan) ή τις παραλλαγές της
- τη µέθοδο για ανάταξη των αιµορροΐδων µε χρήση κυκλικού αναστοµωτήρα (µέθοδος LONGO)
- και τη νεότερη µέθοδο απολίνωσης των αιµορροϊδικών αρτηριών µε τη χρήση υπερήχων (µέθοδος HAL ή THD)
Οι τεχνικές διαφέρουν µεταξύ τους σε πολλά σηµεία, έχοντας συγκεκριµένες ενδείξεις, πλεονεκτήµατα και µειονεκτήµατα. Έτσι πολλοί παράγοντες επηρεάζουν την τελική επιλογή της µεθόδου από τον χειρουργό.
ΕΠΕΜΒΑΣΕΙΣ
Η µέθοδος απολίνωσης των αιµορροϊδικών αρτηριών µε τη χρήση υπερήχων (THD) αποτελεί τη νεότερη θεραπεία της νόσου και εφαρµόζεται τόσο σε περιπτώσεις αιµορραγίας όσο και σε περιπτώσεις που συνυπάρχει πρόπτωση των αιµορροΐδων. Στην πράξη είναι η µόνη µέθοδος που µπορεί να αντιµετωπίσει την αιµορροϊδική νόσο σε όλα της τα στάδια, δηλαδή αφορά αιµορροΐδες 1-4ου βαθµού. Με τη µέθοδο αυτή εντοπίζονται µέσω υπερήχου τα αιµοφόρα αγγεία των αιµορροΐδων τα οποία απολινώνονται (ράβονται) εσωτερικά µε απορροφήσιµα ράµµατα (εξαφανίζονται εντός 30 ηµερών) και διακόπτεται η παροχή αίµατος στις αιµορροΐδες, οι οποίες βαθµιαία συρρικνώνονται. Εφόσον διακόπτεται η αιµάτωση των αιµορροΐδων σταµατάει άµεσα η αιµορραγία, εάν ταυτόχρονα εξέρχονται από τον πρωκτό (πρόπτωση) γίνεται και αιµορροϊδοπηξία δηλαδή ανάρτηση (τοποθέτηση) µε τη χρήση ραµµάτων στην φυσιολογική τους θέση. Η εγχείρηση αυτή δεν απαιτεί καµία τοµή και είναι η πλέον ανώδυνη. Μετά την επέµβαση ο ασθενής νοσηλεύεται για λίγες ώρες. Τα µετεγχειρητικά αποτελέσµατα είναι εξαιρετικά και αφήνει ακέραιο τον σφιγκτήρα και το έντερο, συνεπώς επιπλοκές που έστω και σπάνια έχουµε µε τις άλλες µεθόδους (στένωση, ακράτεια, αιµορραγία κλπ) αποφεύγονται µε αυτή τη µέθοδο. Τα πολύ καλά αποτελέσµατα σε συνδυασµό µε την απουσία µετεγχειρητικού πόνου και επιπλοκών κάνει τη µέθοδο των υπερήχων την καλύτερη επιλογή για τη σύγχρονη θεραπεία τω αιµορροΐδων.
Εµβαθύνοντας λίγο στις τεχνικές λεπτοµέρειες της µεθόδου των υπερήχων (THD) αυτό που την κάνει να πλεονεκτεί έναντι των υπολοίπων είναι ότι πρόκειται για δυναµική µέθοδο που γίνεται υπό συνεχή παρακολούθηση.
Αυτό σηµαίνει ότι η επέµβαση γίνεται σταδιακά πρόκειται στην ουσία για πλαστική αποκατάσταση της περιοχής µε ράµµατα οπου ο χειρουργός ανά πάσα στιγµή έχει τον πλήρη έλεγχο και µπορεί να αναστρέψει αν χρειαστεί την διαδικασία αφαιρώντας κάποιο ράµµα. Οι υπόλοιπες τεχνικές είναι αυτό που λεµε "µια και εξω" δηλαδή εν προκειµένω στην µέθοδο longo µόλις ο χειρουργός πυροδοτήσει το µηχάνηµα δεν υπάρχει επιστροφή ότι κόπηκε δεν αποκαθίσταται και φυσικά την στιγµή της πυροδότησης δεν βλέπουµε τι ακριβώς συµβαίνει επειδή παρεµβάλλεται η συσκευή.
Αντίστοιχα, µε την κλασσική µέθοδο (Milligan-Morgan) µόλις κόψουµε είτε µε το κλασσικό ψαλίδι είτε µε το πιο µοντέρνο ψαλίδι υπερήχων δεν γίνεται να διορθώσουµε τυχόν λάθος (πχ αν αφαιρέσουµε µεγάλο τµήµα υπάρχει ο κίνδυνος στένωσης).
Η λεπτοµέρεια της µεθόδου THD αντικατοπτρίζεται και στο βαθµό δυσκολίας που έχει σε σχέση µε τις υπόλοιπες αλλά και στο µεγαλύτερο χρονικό διάστηµα που διαρκεί η επέµβαση (30-45'). Τέλος µια αλλη σηµαντική παράµετρος που όµως ενδιαφέρει εµάς που χειρουργούµε την περιοχή αυτή για κακοήθεις νόσους (διότι δυστυχώς οι µη εξειδικευµένοι χειρουργοί απλώς κάνουν µια παρά φύση εδρα και λύνουν το πρόβληµα τους) είναι ότι µε τη µέθοδο longo επειδή αφήνει µόνιµα µεταλλικά κλιπς στην περιοχή ίσως να στερήσει τη δυνατότητα αν µελλοντικά αναπτυχθεί κάποιος όγκος να µπορέσουµε να επανασυνδεσουµε το έντερο. Στερεί δηλαδή τον ασθενή µε καρκίνο από το να γλυτώσει µια µόνιµη παρά φύση εδρα, αυτό δυστυχώς ελάχιστοι το αναφέρουν διότι αφορά µονο όσους εξειδικευόµαστε σε αυτές τις παθήσεις.
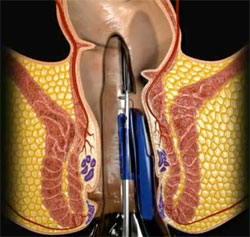
Μέθοδος υπερήχων
Σε πολύ προχωρηµένες περιπτώσεις (4ου βαθµού) που συνυπάρχει ίνωση και δεν µπορούν να επανέλθουν στην φυσιολογική τους θέση είναι απαραίτητη η αφαίρεση των αιµορροΐδων µε την επέµβαση Milligan-Morgan. Η εγχείρηση αυτή αφήνει τραυµατική επιφάνεια και προκαλεί κάποιου βαθµού µετεγχειρητικό πόνο για ένα διάστηµα 5-7 ηµερών. Η παραλλαγή της κατά Ferguson µειώνει την έκταση της τραυµατικής επιφάνειας, επιταχύνει την επούλωση και ελαττώνει τον πόνο. Είναι η επέµβαση που παρέχει τις περισσότερες πιθανότητες πλήρους ίασης ειδικά στις αιµορροΐδες 4ου βαθµού.
Σε περιπτώσεις υπερτονίας του σφιγκτήρα η οποία ενέχεται στην παθογένεια των αιµορροΐδων συνιστάται η έσω πλάγια σφιγκτηροτοµή που προσφέρει σηµαντική βελτίωση. Η διαστολή του δακτυλίου δε συστήνεται καθώς µπορεί να προκαλέσει µη ελεγχόµενη ρήξη των σφιγκτήρων και τραυµατική ακράτεια κοπράνων που είναι πολύ δύσκολο να αντιµετωπισθεί.
Ο σκοπός των µέτρων (συντηρητικών και χειρουργικών) είναι η µείωση ή και εξαφάνιση των συµπτωµάτων και των σηµείων της αιµορροϊδικής νόσου και η ταχεία επιστροφή του ασθενούς σε φυσιολογικούς ρυθµούς ζωής µε τη µικρότερη δυνατή ταλαιπωρία.
Στην παρουσία υπόπτων σηµείων και συµπτωµάτων, επισκεπτόµαστε αµέσως τον ειδικό ιατρό. Είναι ο µόνος που µπορεί να βοηθήσει υπεύθυνα και αποτελεσµατικά να διαγνωστεί και να λυθεί το πρόβληµα, όχι µόνο της αιµορροϊδικής, αλλά και κάθε άλλης νόσου.
ΠΡΟΕΤΟΙΜΑΣΙΑ ΓΙΑ ΤΟ ΧΕΙΡΟΥΡΓΕΙΟ
Με την εισαγωγή σας στο νοσοκοµείο γίνεται ο προεγχειρητικός έλεγχος. Δεν πρέπει να φάτε ή να πιείτε τουλάχιστον 6 ώρες πριν την επέµβαση. Πρέπει να έχετε κάνει µπάνιο πριν το χειρουργείο και να έχει γίνει ένας υποκλυσµός ή λήψη καθαρτικού ώστε να είναι καθαρή η περιοχή. Αν λαµβάνετε φάρµακα πρέπει να ενηµερώσετε τον χειρουργό σας ο οποίος θα σας πει εάν πρέπει να διακόψετε ορισµένα από αυτά (προσοχή ειδικά στην ασπιρίνη, στα αντιπηκτικά ή τα αντιφλεγµονώδη φάρµακα).
Γράφει: Ελένη Καραφώκα, Χειρουργός, Λαπαροσκοπική Χειρουργική & Χειρουργική Ογκολογία, Ευρωκλινική Αθηνών
Τι είναι η Γαστροοισοφαγική Παλινδρόμηση;
Ανάμεσα στο κατώτερο τμήμα του οισοφάγου και στο ανώτερο τμήμα του στομάχου υπάρχει ένας σφιγκτήρας, ο «καρδιοοισοφαγικός σφιγκτήρας». Η τροφή μετά την είσοδο της από το στόμα κινείται υποχρεωτικά προς το στομάχι δια μέσου του οισοφάγου. Ο ρόλος του καρδιοοισοφαγικού σφιγκτήρα είναι να αποκλείει την ανάποδη κίνηση της τροφής και των γαστρικών υγρών προς τον οισοφάγο.
Γ.Ο.Π. ορίζεται ως η παθολογική κατάσταση κατά την οποία η συχνή και παρατεταμένη παλινδρόμηση γαστρικού περιεχομένου από το στομάχι προς τον οισοφάγο ξεπερνά τις αντοχές του πρώτου με αποτέλεσμα να εμφανίζονται κλινικά σημεία ή / και συμπτώματα.
Ποιες αιτίες μπορούν να προκαλέσουν Γαστροοισοφαγική Παλινδρόμηση;
Τα αίτια της μπορεί να είναι λειτουργικά ή ανατομικά. Στα πρώτα περιλαμβάνονται αίτια που προκαλούν αυξημένη ενδοκοιλιακή πίεση όπως η παχυσαρκία ή εγκυμοσύνη ή άρση βαρών ή η βαριά χειρονακτική εργασία, καταστάσεις που προκαλούν αύξηση στην ενδογαστρική πίεση όπως μεγάλα σε όγκο γεύματα ή τα αεριούχα ποτά , ή αιτίες που προκαλούν χαλάρωση στον καρδιοοισοφαγικό σφιγκτήρα όπως τα λιπαρά ή πικάντικα γεύματα, η σοκολάτα, ο καφές, το τσάι, το αλκοόλ και τα αντιχολινεργικά φάρμακα. Η διαφραγματοκήλες, συγγενείς ή επίκτητες πολύ συχνά προκαλούν παλινδρόμηση.
Με ποια συμπτώματα εμφανίζεται η νόσος;
Η νόσος εμφανίζεται με μία ομάδα συμπτωμάτων από τα οποία μερικά είναι τυπικά και παραπέμπουν κατευθείαν στο πρόβλημα, ενώ άλλα είναι άτυπα και μπορεί να παραπλανούν μιμούμενα άλλες παθήσεις. Από τα πιο συνηθισμένα είναι το αίσθημα οπισθοστερνικού καύσου «καούρες» και η αναγωγή όξινου περιεχόμενου στο στόμα. Ωστόσο η νόσος μπορεί να εμφανιστεί και με εικόνα δυσφαγίας σε πιο προχωρημένες καταστάσεις ή σαν αίσθημα δυσπεψίας με φούσκωμα στο στομάχι. Τυπική συμπτωματολογία στηθάγχης με πόνο στο θώρακα και αντανάκλαση στον ώμο ή στο αριστερό χέρι μπορεί να οφείλεται σε ένα επεισόδιο παλινδρόμησης και πρέπει πάντα να λαμβάνεται υπόψη στην διερεύνηση τέτοιων ασθενών. Πολύ συχνά η νόσος εμφανίζεται με εντελώς εξωοισοφαγικά συμπτώματα όπως χρόνιος βήχας, υποτροπιάζουσα φαρυγγίτιδα ή λαρυγγίτιδα, ως πολύποδας στις φωνητικές χορδές, ακόμα και ως χρόνιο άσθμα, ή πνευμονίτιδα και πνευμονική ίνωση σαν αποτέλεσμα επαναλαμβανόμενων επεισοδίων εισρόφησης.
Ποιες οι απώτερες επιπλοκές της νόσου;
Όλα τα απώτερα προβλήματα που δημιουργούνται από αυτή την νόσο οφείλονται στο γεγονός ότι ο οισοφάγος αλλά και τα όργανα του ανώτερου και του κατώτερου αναπνευστικού συστήματος (φάρυγγας, λάρυγγας, φωνητικές χορδές και ο ίδιος ο πνεύμονας), έρχονται πολύ συχνά και για μεγάλα διαστήματα σε επαφή με το περιεχόμενο του στομάχου (όξινο ή αλκαλικό και με άπεπτες τροφές). Παλινδρόμηση γαστρικού περιεχομένου συμβαίνει φυσιολογικά, αρκετές φορές την ημέρα, όμως ο οισοφάγος διαθέτει μηχανισμούς που «ξεπλένουν» αυτό το υλικό γρήγορα και έτσι το περιβάλλον του επανέρχεται στην φυσιολογική κατάσταση. Υπάρχει ένα όριο στο πόσα τέτοια περιστατικά μπορεί να αντέξει ο οισοφάγος, πέρα από το οποίο οι επιπτώσεις της παλινδρόμησης γίνονται εμφανής και αρχίζουν να δημιουργούν προβλήματα και συμπτώματα:
- Οισοφαγίτιδα (I, II, III, VI βαθμού).
- Στένωση του οισοφάγου.
- Βράχυνση του οισοφάγου.
- Οισοφάγος Barret (Θεωρείται και αντιμετωπίζεται ως προκαρκινική κατάσταση).
- Καρκίνος του οισοφάγου.
- Επιπτώσεις από τον χρόνιο ερεθισμό του ανώτερου και κατώτερου αναπνευστικού συστήματος.
Πώς μπορεί να διαπιστωθεί η πάθηση;
Ένας έμπειρος και ευαισθητοποιημένος γιατρός μπορεί εύκολα από το ιατρικό ιστορικό να ανιχνεύσει τα συμπτώματα της Γ.Ο.Π., με την προϋπόθεση ότι ο ασθενής θα απευθυνθεί σε αυτόν. Ο οικογενειακός ιατρός είναι αυτός που θα καθοδηγήσει τον ασθενή και θα τον παραπέμψει στον ειδικό γαστρεντερολόγο, ο οποίος θα κάνει τον ενδοσκοπικό έλεγχο. Οι διαφόρου βαθμού οισοφαγίτιδες, η στένωση και βράχυνση του οισοφάγου, ο οισοφάγος Barret και ο καρκίνος του οισοφάγου είναι καταστάσεις που διαπιστώνονται και τεκμηριώνονται με την οισοφαγοσκόπηση και την λήψη βιοψιών.
Πολλές φορές δεν υπάρχουν ευρήματα από τον οισοφάγο αλλά ο ασθενής παραπονείται για βραχνάδα στη φωνή, βήχα και φαρυγγίτιδα, ακόμα και για συχνά επεισόδια ωτίτιδας. Εδώ είναι απαραίτητη η ΩΡΛ εξέταση με την οποία, ο έμπειρος και ευαισθητοποιημένος ΩΡΛ θα αναγνωρίσει τα ευρήματα παλινδρομικής νόσου και θα παραπέμψει τον ασθενή του για pH μετρία εικοσιτετραώρου, που είναι τελικά η μόνη εξέταση που αποδεικνύει και τεκμηριώνει πέραν πάσης αμφιβολίας την πάθηση και την βαρύτητα της.
Πως θεραπεύεται η Γαστροοισοφαγική Παλινδρόμηση;
Σήμερα η ιατρική επιστήμη έχει στην διάθεση της και προτείνει μία γκάμα από θεραπευτικές λύσεις, δίνοντας μας έτσι την ευκαιρία να αντιμετωπίσουμε τον κάθε ασθενή σαν μία ξεχωριστή περίπτωση και να επιλέξουμε ποια είναι η καταλληλότερη θεραπευτική αντιμετώπιση γι' αυτόν, ξεκινώντας από οδηγίες για αλλαγή του τρόπου ζωής και φτάνοντας μέχρι την χειρουργική επέμβαση. Ποιο αναλυτικά:
Α. Αλλαγή τρόπου ζωής
- Απώλεια βάρους.
- Μικρά και ελαφρά γεύματα, χαμηλά σε λιπαρά.
- Αποφυγή κατάκλισης για τουλάχιστον μια ώρα μετά τα γεύματα.
- Αποφυγή λήψης αλκοόλ, καφέ, σοκολάτα, σοκολάτα τσάι, μέντα, αεριούχα ποτά.
- Αποφυγή άρσης βαρών.
Β. Φαρμακευτική αγωγή
- Αναστολείς της αντλίας πρωτονίων (PPIs)
Γ. Χειρουργική αντιμετώπιση
- Θολοπλαστική κατά Nissen.
- Άλλου τύπου θολοπλαστικές ανάλογα με την περίπτωση.
- Με κλασικό ανοικτό χειρουργείο.
- Λαπαροσκοπικά.
- Ρομποτικά με το σύστημα Da Vinci®.
Δ. Ενδοσκοπική μέθοδος αντιμετώπισης Γ.Ο.Π.
- Διαγαστρική θολοπτύχωση με την μέθοδο Essofix®.
Ελένη Καραφώκα, Χειρουργός
Λαπαροσκοπική Χειρουργική & Χειρουργική Ογκολογία
Ευρωκλινική Αθηνών




















